概述
胎死宫内是指妊娠产物从母体完全排除之前胎儿已经死亡。早期胎儿死亡是孕周<20周,中、晚期分别指孕周20~27周及28周以上。WHO把胎儿死亡定义为胎儿无呼吸或任何其他生命征象,如心跳、脐带搏动或明确的随意肌肉的运动。在美国,国家健康统计中心认为死胎为孕20周之后发生的胎儿死亡。在其他国家,尤其是一些发展中国家,则指孕28周以后发生的胎儿死亡。我国的死胎定义为孕20周以后的胎儿死亡及分娩过程中的死产。在所有已诊断妊娠中胎儿死亡率为15%~20%,孕20周后死胎约占全部妊娠的1%。目前,随着产时胎儿电子监护水平的提高以及剖宫产技术的改进,死产发生率下降明显,而产前胎儿死亡却未相应下降,因此,对胎死...[详细]
病因
死胎的病因主要见于以下几种因素: 1.胎儿因素 (1)染色体畸形:20世纪60年代后期,加拿大Carr、法国Boues在光镜下明确了染色体畸形是人类胎儿死亡的一个重要原因。现在大量研究详细阐述了特定的胎儿染色体畸形与孕周、父母年龄、生育史和胎儿形态学的关系。与啮齿类的动物相比,人类染色体畸形的妊娠率非常高,这些妊娠会导致胚胎/胎儿死亡。染色体疾病随着妊娠孕周的延长,发病率直线下降。在6~15周流产中其发生率最高可达15%,在死胎(20周之后)中占6%,新生儿死亡中仅占0.5%。因此,在活产新生儿中仅能看到少数的染色体病。 (2)胎儿非染色体畸形:胎儿死亡中约1/4...[详细]
发病机制
1.感染除了对母体造成危害之外,对胎儿、新生儿均构成严重威胁。感染可:①由母血经胎盘传染;②因胎膜早破上行感染;③有时也可通过完整胎膜,上行感染至胎儿。多数感染是可以治疗的,所以认识胎儿死亡的感染原因对改善其妊娠结局会有一定作用。胎儿感染中以细菌和病毒为最主要的致病原,其他还有寄生虫,也应加以重视。目前最常见的有TORCH综合征,它是一组以孕期感染为主的微生物,可通过胎盘或产道引起宫内感染,导致流产、胎儿宫内生长受限(IUGR)、畸形或死胎。 2.胎儿在缺氧初期会转入无氧代谢并进行血液重新分布以保证重要脏器的血供,无氧代谢产生乳酸,但缺氧不严重或持续不长,生理性反应不会失代偿。如酸中...[详细]
临床表现
1.症状 胎儿死亡后孕妇最常见的主诉有:①胎动消失;②体重不增或减轻;③乳房退缩;④其他:如感觉不适,有血性或水样阴道分泌物,嘴里有恶臭气味等。 2.体征 (1)定期随访检查,发现子宫不随孕周增加而增大。 (2)胎心未闻及。 (3)胎动未扪及。 (4)腹部触诊未扪及有弹性的、坚固的胎体部分。 胎儿死亡后,孕妇自觉胎动停止,子宫停止增长,检查时听不到胎心,子宫比孕周小,可考虑为死胎,B超可证实(图3)。...[详细]
并发症
1.单胎妊娠胎儿死亡处理 <14周:清宫术。 14~28周:前列腺素阴道栓剂引产。 >28周:宫颈评分Bishop<5分:促宫颈成熟——海藻棒/雌激素(苯甲酸雌二醇2mg,肌注,2次/d)/硫酸去氢表雄酮(100mg,静注,1次/d,共3天)/气囊导尿管置颈管内+缩宫素/前列腺素引产。 Bishop≥5分:人工破膜+缩宫素/前列腺素引产。 2.多胎妊娠中一胎死亡的处理方法 在多胎妊娠中,由于一胎死亡,存活胎儿的多个器官因血栓形成或低灌位置而使死亡的几率增加,尤其是脑部损伤。新生儿的存活取决于孕周和胎儿的体重,在28周之后分娩,若产前用类固醇激...[详细]
实验室检查
1.分娩前 (1)胎儿血红细胞外周涂片检查(Kleihauer-betke试验)。 (2)宫颈分泌物培养。 (3)尿液病毒分离/培养。 (4)母血病毒分离、弓形虫等检查。 (5)间接抗球蛋白试验(indirect coombs)。 (6)空腹血糖或糖基血红蛋白。 (7)抗心磷脂抗体,抗原抗体。 (8)狼疮抗凝体(lupus anticoagulant)。 (9)血常规。 (10)若死亡时间超过4周,每周纤维蛋白原及血小板测定直至分娩。 (11)羊水穿刺:行染色体核...[详细]
其他辅助检查
1.X线检查 用来诊断胎死宫内最早是在1922年。在胎儿死亡早期,X线检查可无任何异常发现;直至胎儿变形后,腹部可见4个主要的X线征象,其中胎血分解形成气体是唯一可靠的X线诊断征象。 (1)气体形成:该现象发生于胎儿死亡之后6小时至10天,气体积聚在胎儿大血管或软组织,报道有13%~84%病例有此现象。它仅出现在晚期胎儿死亡中,有时会被误认为由母亲过多的气体蓄积造成的,诊断可能较困难。 (2)胎头周围晕征:是胎儿死亡48h内首先出现的征象,由于胎儿帽状腱膜下液体积聚,头皮下脂肪掀起形成光晕,有38%~90%病例可出现该现象,但有时须与胎儿水肿相鉴别。 (3)胎儿...[详细]
诊断
1.单胎妊娠胎儿死亡处理 <14周:清宫术。 14~28周:前列腺素阴道栓剂引产。 >28周:宫颈评分Bishop<5分:促宫颈成熟——海藻棒/雌激素(苯甲酸雌二醇2mg,肌注,2次/d)/硫酸去氢表雄酮(100mg,静注,1次/d,共3天)/气囊导尿管置颈管内+缩宫素/前列腺素引产。 Bishop≥5分:人工破膜+缩宫素/前列腺素引产。 2.多胎妊娠中一胎死亡的处理方法 在多胎妊娠中,由于一胎死亡,存活胎儿的多个器官因血栓形成或低灌位置而使死亡的几率增加,尤其是脑部损伤。新生儿的存活取决于孕周和胎儿的体重,在28周之后分娩,若产前用类固醇激...[详细]
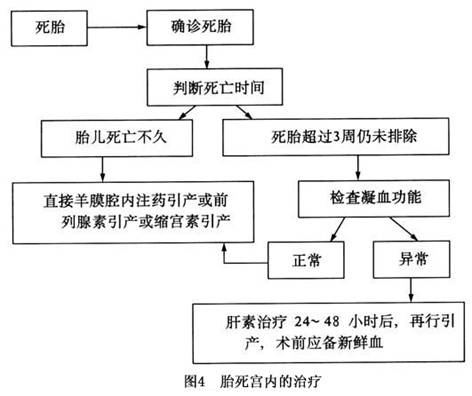
治疗
1.单胎妊娠胎儿死亡处理 <14周:清宫术。 14~28周:前列腺素阴道栓剂引产。 >28周:宫颈评分Bishop<5分:促宫颈成熟——海藻棒/雌激素(苯甲酸雌二醇2mg,肌注,2次/d)/硫酸去氢表雄酮(100mg,静注,1次/d,共3天)/气囊导尿管置颈管内+缩宫素/前列腺素引产。 Bishop≥5分:人工破膜+缩宫素/前列腺素引产。 2.多胎妊娠中一胎死亡的处理方法 在多胎妊娠中,由于一胎死亡,存活胎儿的多个器官因血栓形成或低灌位置而使死亡的几率增加,尤其是脑部损伤。新生儿的存活取决于孕周和胎儿的体重,在28周之后分娩,若产前用类固醇激...[详细]
预后
胎儿死亡后可以变成浸软胎、压扁胎、纸样胎,若死亡3周以上仍未排出,可发生DIC,导致难以控制的大出血(图5)。

预防
在1950年,Weiner等首次发现Rh阴性的死胎孕妇会产生凝血系统疾病。之后,有学者研究表明,在正常妊娠时纤维蛋白原从非孕时的3g/L(300mg/dl)升至4.5g/L(450mg/dl),凝血因子Ⅰ、Ⅶ、Ⅷ、Ⅸ和Ⅹ均增加。但孕20周后发生胎儿死亡,胎儿的组织凝血活酶刺激母体外源性凝血系统引起血管内广泛微血栓形成,导致凝血因子消耗,主要是Ⅴ、Ⅷ纤维蛋白原、凝血素和血小板继发纤维蛋白溶解、凝血、出血及组织坏死等DIC的改变。低纤维蛋白原血症与宫内死胎滞留时间有关。在胎儿死亡4周内娩出者,几乎未见有凝血系统疾病;4周后有25%孕妇发生低纤维蛋白血症,血浆纤维蛋白原水平缓慢直线下降(25~85m...[详细]

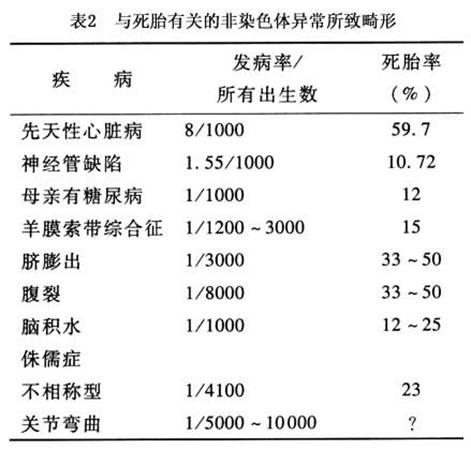 在以上所有病例中死胎的平均发生率为30%。先天性心脏病是最常见的畸形,发生率约8/1000,而8例中有3例为严重畸形。先天性心脏病围生儿死亡率相当高,多数死于宫内或产后早期。母亲有系统性疾病,如糖尿病,其先天性心脏病的发病率增加1倍,母亲有苯丙酮尿症,发病率亦增加。如果孕妇先前有过一胎为先天性心脏病儿,其再发率为1%~3%,若有二胎均为先天性心脏病患儿,则上升至10%。 其次多见的是神经管畸形,发病率最高达1.5/1000,约占27%。脊柱裂的死胎率为10%,无脑儿为72%。国内外神经管畸形的发病率差异较大,我国南北方地区差异亦很大,北方发病率为6‰~7‰,占总畸形的40%~50%,而南方则为1‰。这种畸形主要为多基因遗传病,与环境关系非常密切,如因营养不良(维生素或叶酸缺乏)所致,改善后其发病率可明显下降。在美国,建议所有怀孕的妇女每天摄入0.4mg叶酸,若前次分娩有神经管畸形的胎儿,则为4mg/d,孕前3月即开始服用,研究发现其发病率至少下降70%。另有许多报道认为神经管畸形与性别有关,女性胎儿发病率高,且以无脑儿及上脊柱裂多见,男性胎儿以下脊柱裂多见,这可能与绒毛膜促性腺激素(HCG)不足或胚胎受体细胞对HCG不敏感有关。 脐膨出、腹裂和脑积水是临床常见畸形,但他们可能与其他疾病或综合征有关。脐膨出占所出生婴儿的1/3000,在活产儿中占1/4167,腹裂则为1/8000和1/12328,这两种畸形总的发病率为1/3448,死胎率为33%~50%。脑积水的发生与神经管畸形有关,发生率占1/1000,死胎率为12%~28%,脑积水在多发畸形中占32%,脐膨出和腹裂各占24%、50%。不均称型的侏儒症常常也有23%的死胎率。在产前诊断中,主要依靠有特异性的骨骼X线检查,其中有三种最常见的致命性侏儒症——thanantophoric侏儒、软骨成长不全、成骨不全Ⅱ型。 关节弯曲是另一种重要疾病,其发病率为1/5000~1/10000,但死胎率不能正确估计。任何一种综合征在宫内有多个关节弯曲或外展都能使胎儿肺发育不全增加,许多有关节弯曲的胎儿若同时有神经系统异常常常可以致死。Pena-Shokeir,Iethal pterygium,Neu-Laxova综合征是3种少见的关节弯曲综合征,但死亡率却非常高。 其他少见或罕见(发生率<1/3000)的高死胎率的非染色体畸形疾病和综合征,有短肢畸形,无心/无头畸形,无手并腿畸形,连体双胎,OEIS[脐膨出(omphalocele),外翻(exstrophy),肛门闭锁(imperforate anus),脊柱缺陷(spinal defects)],中枢神经系统中线缺陷,如前脑无裂畸形和喉头畸形。 (3)胎儿水肿:是指至少一个内脏腔隙中有水的蓄积,围生儿死亡率高。其病因通常可分为免疫性和非免疫性,两者之比为1∶9。免疫性疾病多继发于溶血性疾病,胎儿宫内死亡率占25%~35%。非免疫性胎儿水肿的发生率为0.3‰,其中心血管疾病占26%,染色体畸形占10%(畸形中45,XO即Turller综合征占了67%,21-三体综合症占23%),其他还包括宫内感染、先天性肝、肾、肺部疾病、代谢性疾病、脐静脉血栓形成、孕妇全身性疾病(如严重贫血、白蛋白过少、糖尿病、重度妊高征等),死胎率为50%~90%。胎儿水肿在产前约85%可以通过胎儿染色体组型、孕妇血型、TORCH感染方面检查、血常规、Betke-kleihaner试验及胎儿B超诊断出来。 (4)胎儿感染:胎儿感染是围生儿死亡的重要原因,但胎儿死亡时间较长有时亦会引起继发感染,在明确感染为胎儿死因时须与之相鉴别。以下介绍几种常见的病原体感染: ①弓形虫病:弓形虫病是一种流行甚广的寄生虫病,不同国家及同一国家的不同人群之间的感染率亦不同,波动于0.6%~94%不等,平均25%~50%左右。上海地区孕妇阳性率为5.3%。弓形虫感染后可进入网状内皮细胞和实质细胞,并大量繁殖,使感染的细胞结构消失、破裂,释放大量弓形虫速殖子,感染邻近细胞,使局部组织破坏,形成坏死灶,主要以中枢神经系统为主。如果孕期初次感染弓形虫,可。 ②
在以上所有病例中死胎的平均发生率为30%。先天性心脏病是最常见的畸形,发生率约8/1000,而8例中有3例为严重畸形。先天性心脏病围生儿死亡率相当高,多数死于宫内或产后早期。母亲有系统性疾病,如糖尿病,其先天性心脏病的发病率增加1倍,母亲有苯丙酮尿症,发病率亦增加。如果孕妇先前有过一胎为先天性心脏病儿,其再发率为1%~3%,若有二胎均为先天性心脏病患儿,则上升至10%。 其次多见的是神经管畸形,发病率最高达1.5/1000,约占27%。脊柱裂的死胎率为10%,无脑儿为72%。国内外神经管畸形的发病率差异较大,我国南北方地区差异亦很大,北方发病率为6‰~7‰,占总畸形的40%~50%,而南方则为1‰。这种畸形主要为多基因遗传病,与环境关系非常密切,如因营养不良(维生素或叶酸缺乏)所致,改善后其发病率可明显下降。在美国,建议所有怀孕的妇女每天摄入0.4mg叶酸,若前次分娩有神经管畸形的胎儿,则为4mg/d,孕前3月即开始服用,研究发现其发病率至少下降70%。另有许多报道认为神经管畸形与性别有关,女性胎儿发病率高,且以无脑儿及上脊柱裂多见,男性胎儿以下脊柱裂多见,这可能与绒毛膜促性腺激素(HCG)不足或胚胎受体细胞对HCG不敏感有关。 脐膨出、腹裂和脑积水是临床常见畸形,但他们可能与其他疾病或综合征有关。脐膨出占所出生婴儿的1/3000,在活产儿中占1/4167,腹裂则为1/8000和1/12328,这两种畸形总的发病率为1/3448,死胎率为33%~50%。脑积水的发生与神经管畸形有关,发生率占1/1000,死胎率为12%~28%,脑积水在多发畸形中占32%,脐膨出和腹裂各占24%、50%。不均称型的侏儒症常常也有23%的死胎率。在产前诊断中,主要依靠有特异性的骨骼X线检查,其中有三种最常见的致命性侏儒症——thanantophoric侏儒、软骨成长不全、成骨不全Ⅱ型。 关节弯曲是另一种重要疾病,其发病率为1/5000~1/10000,但死胎率不能正确估计。任何一种综合征在宫内有多个关节弯曲或外展都能使胎儿肺发育不全增加,许多有关节弯曲的胎儿若同时有神经系统异常常常可以致死。Pena-Shokeir,Iethal pterygium,Neu-Laxova综合征是3种少见的关节弯曲综合征,但死亡率却非常高。 其他少见或罕见(发生率<1/3000)的高死胎率的非染色体畸形疾病和综合征,有短肢畸形,无心/无头畸形,无手并腿畸形,连体双胎,OEIS[脐膨出(omphalocele),外翻(exstrophy),肛门闭锁(imperforate anus),脊柱缺陷(spinal defects)],中枢神经系统中线缺陷,如前脑无裂畸形和喉头畸形。 (3)胎儿水肿:是指至少一个内脏腔隙中有水的蓄积,围生儿死亡率高。其病因通常可分为免疫性和非免疫性,两者之比为1∶9。免疫性疾病多继发于溶血性疾病,胎儿宫内死亡率占25%~35%。非免疫性胎儿水肿的发生率为0.3‰,其中心血管疾病占26%,染色体畸形占10%(畸形中45,XO即Turller综合征占了67%,21-三体综合症占23%),其他还包括宫内感染、先天性肝、肾、肺部疾病、代谢性疾病、脐静脉血栓形成、孕妇全身性疾病(如严重贫血、白蛋白过少、糖尿病、重度妊高征等),死胎率为50%~90%。胎儿水肿在产前约85%可以通过胎儿染色体组型、孕妇血型、TORCH感染方面检查、血常规、Betke-kleihaner试验及胎儿B超诊断出来。 (4)胎儿感染:胎儿感染是围生儿死亡的重要原因,但胎儿死亡时间较长有时亦会引起继发感染,在明确感染为胎儿死因时须与之相鉴别。以下介绍几种常见的病原体感染: ①弓形虫病:弓形虫病是一种流行甚广的寄生虫病,不同国家及同一国家的不同人群之间的感染率亦不同,波动于0.6%~94%不等,平均25%~50%左右。上海地区孕妇阳性率为5.3%。弓形虫感染后可进入网状内皮细胞和实质细胞,并大量繁殖,使感染的细胞结构消失、破裂,释放大量弓形虫速殖子,感染邻近细胞,使局部组织破坏,形成坏死灶,主要以中枢神经系统为主。如果孕期初次感染弓形虫,可。 ②