概述
银屑病关节炎(psoriatic arthritis,PsA)见于3%~5%皮肤银屑病患者。虽然多数是发生在已确诊的活动性皮肤病患者,但也有些病人(特别是儿童)的关节病发生在银屑病之前。银屑病的皮肤损害程度,虽与关节炎的发生相关性不大,但有椎关节病及指/趾甲有泛发性点状凹性改变家族史的人,发生银屑病关节炎的风险增加。银屑病关节炎的遗传相关性是多相性的。皮肤银屑病与HLA-B13、HLA-Bw17和HLA-Cw6相关,HLA-B39及HLA-B27与骶髂关节炎及中轴病相关,而HLA-Cw6、HLA-Bw38、HLA-DR4及HLA-DR7则与外周关节病相关。尚未发现病原因素及反应性病变,但应激、...[详细]
病因
本病病因各家说法不一,其中主要有遗传、感染、代谢障碍、内分泌影响、神经精神因素及免疫失调等学说。 1.遗传因素 本病常有家庭聚集倾向,一级家属患病率高达30%,单卵双生子患病危险性为72%。国内报告有家族史者为10%~23.8%,国外报道为10%~80%,一般认为30%左右。本病是常染色体显性遗传,伴有不完全外显率,但也有的认为是常染色体隐性遗传或性联遗传。 2.感染因素 (1)病毒感染:有人曾对银屑病伴有病毒感染的病人进行抗病毒治疗,结果银屑病关节炎病情也随之缓解。 (2)链球菌感染:据报道,约6%的病人有咽部感染史及上呼吸道症状,而且其抗“O”滴定...[详细]
发病机制
1.Henseler等建议将银屑病分为2型 Ⅰ型为遗传型(60%为常染色体显性遗传),起病年龄轻,男性平均22岁,女性16岁。病程不规则,可为泛发性,HLA-CW6阳性率高达85%(相对危险性4.5),此型50%患者其父或母患有银屑病。Ⅱ型为散发型,发病高峰年龄为60岁,15%患者与HLA-CW6相关(相对危险性为7.3)此型患者父母无本病。新近研究提示HLA与银屑病关节炎的临床类型有密切关系,如非对称性周围型关节炎与HLA-B38、B17、B13、CW6等有关,脊柱炎与B27或B39有关。另外还发现关节炎较早发生与HLA—DR4和DRW53相关,疾病严重性与DQW3相关,关节间隙变窄和侵蚀...[详细]
临床表现
男女发病之比为1∶1.04,发病年龄多在20~50岁,高峰在40岁。约5%的银屑病病人发生银屑病性关节炎,其中大多数病人先有银屑病,5~10年后发生银屑病关节炎,约1/5的病人先有关节炎而后发生银屑病,约1/10的病人两者同时出现。1/3病人可呈急性起病,伴低热或中度发热或高热,乏力,食欲差等。 1.关节炎 分周围性关节炎和强直性脊柱炎。 (1)周围性关节炎:表现为急性痛风样发作,大趾受累和尿酸升高,对秋水仙碱治疗反应良好。本病与痛风的鉴别点是关节积液中无双折射性尿酸盐结晶。另外,除大趾首先受累外,远端和近端指(趾)间关节也是最常见的早期受累部位。其表现是从轻度单关节受累...[详细]
并发症
本病可并发肌肉失用性消耗和特发性消耗,伸侧肌腱积液,胃肠道淀粉样变病,主动脉瓣关闭不全,肌病,舍格伦综合征和眼部炎症性改变。还可与其他血清阴性的多关节炎相重叠。据报道,本病可与其他血清反应阴性的多关节炎疾病构成下列重叠综合征:①银屑病性关节炎-白塞病;②银屑病性关节炎-瑞特综合征;③银屑病性关节炎-克罗恩病;④银屑病性关节炎-溃疡性结肠炎。也可引起致命的并发症,如严重感染、消化性溃疡及穿孔等。
实验室检查
1.血常规及血沉在病情活动期,多有不同程度的白细胞增多。少数病程长、病情严重或重叠克罗恩病者,可有贫血和血沉增速。 2.尿常规重叠瑞特综合征者可见有不同程度的尿道炎改变,但尿培养无细菌生长。前列腺液镜检可见炎性细胞。 3.生化学检查 一般无改变,但与克罗恩病重叠者可有低钾、低钙和低蛋白血症。α2和γ球蛋白升高。 4.免疫学检查 类风湿因子、LE细胞及抗核抗体均阴性。IgM在轻型病人降低,而在重症病人升高。2/3的病人IgA升高,1/3的病人同时有IgA、IgM升高。约2/3的病人HLA-B27为阳性。
其他辅助检查
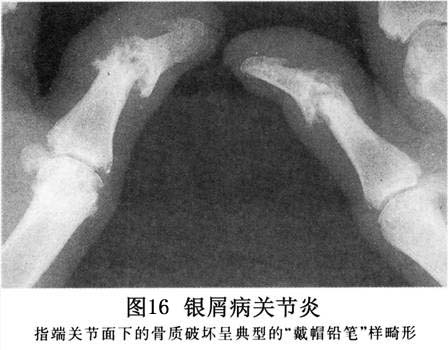
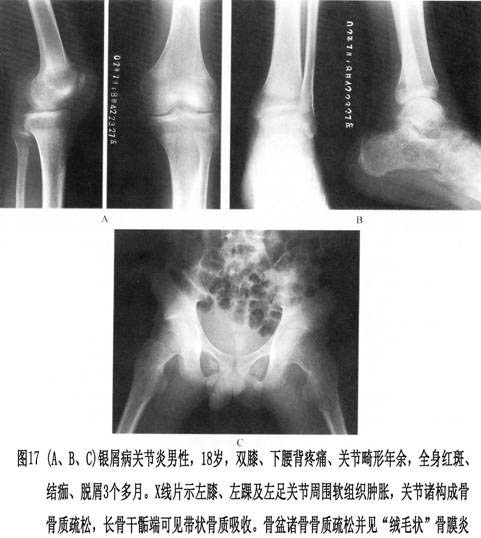
X线检查:本病最易累及远侧指(趾)间关节,以累及全部指(趾)间关节为多见,累及一两个关节者少见。在病变早期,关节周围软组织肿胀,关节腔积液,关节间隙略增宽;以后随着关节软骨的破坏,指(趾)的远侧端指(趾)间关节间隙狭窄,关节边缘有不规则破坏,但一般较轻微。晚期受累关节可发生半脱位或强直,远端指关节可出现屈曲畸形。远端指(趾)骨可呈丛状膨大,但软组织不增宽,无杵状指。远端指(趾)骨之基部由于附着的肌腱增厚而有不规则的骨质增生,并向两旁形成骨刺突起而呈喇叭口状膨大。有时在手足小关节的骨端,可出现边缘清晰轮廓不整的虫噬状或小的穿凿样骨质缺损。骨干边缘有明显骨质增生改变,新骨密度不均,边缘不整,呈毛絮...[详细]
诊断
诊断根据典型的银屑病皮损及临床症状,特别是关节炎症状以及典型的X线表现,诊断并不困难。必须确定病人患有银屑病或银屑病指甲病,再具备关节损害,血清类风湿因子阴性,即可作出诊断。但必须注意询问病史和查体要仔细,尤其是隐藏部位的皮肤损害,如头皮发际内、肚脐、会阴和腹股沟等皮肤夹缝处病变易被忽视。要注意和其他皮肤病相鉴别。
预后
本病病程漫长,可持续数十年,甚至可迁延终身,易复发。银屑病患者预后一般较好。少数病人关节受累广泛,皮损严重,致残率高。急性病关节炎本身很少引起死亡,然而糖皮质激素和细胞毒药物治疗,可引起致命的并发症,如严重感染、消化性溃疡及穿孔等。

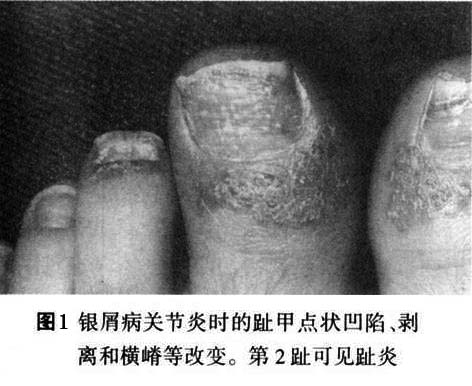 甲周红斑(periungual erythema)可能反映指/趾甲与关节病程度。第3型是一种与类风湿性关节炎相似的对称性多关节炎,见于15%~30%病人,但无血清类风湿因子,亦无类风湿小结。第4型为银屑病脊椎炎,约见于20%银屑病关节炎病例,其中半数患者为HLA-B27。最后一类是残毁性关节炎(arthritis mul-tilations),约见于5%病例,特征为破坏性、侵蚀性多关节炎,累及手、足和脊椎等处,常引起进行性畸形和明显病废。 关节外证候和实验室检查所见,皆与Reiter综合征相似,但干性角膜结膜炎(keratoconjunctivitis sicca)和二尖瓣脱垂(mitral valve prolapse)较少见。血清尿酸水平可能增高,并常与皮肤银屑病轻重平行。 银屑病关节炎的放射线改变与Reiter氏综合征相似,包括软组织肿胀(“腊肠样指/趾”)、骨侵蚀、骨膜炎、非对称性骶髂关节炎和伴有非对称性非边缘性韧带骨赘增生的Reiter样脊椎炎等(图2)。
甲周红斑(periungual erythema)可能反映指/趾甲与关节病程度。第3型是一种与类风湿性关节炎相似的对称性多关节炎,见于15%~30%病人,但无血清类风湿因子,亦无类风湿小结。第4型为银屑病脊椎炎,约见于20%银屑病关节炎病例,其中半数患者为HLA-B27。最后一类是残毁性关节炎(arthritis mul-tilations),约见于5%病例,特征为破坏性、侵蚀性多关节炎,累及手、足和脊椎等处,常引起进行性畸形和明显病废。 关节外证候和实验室检查所见,皆与Reiter综合征相似,但干性角膜结膜炎(keratoconjunctivitis sicca)和二尖瓣脱垂(mitral valve prolapse)较少见。血清尿酸水平可能增高,并常与皮肤银屑病轻重平行。 银屑病关节炎的放射线改变与Reiter氏综合征相似,包括软组织肿胀(“腊肠样指/趾”)、骨侵蚀、骨膜炎、非对称性骶髂关节炎和伴有非对称性非边缘性韧带骨赘增生的Reiter样脊椎炎等(图2)。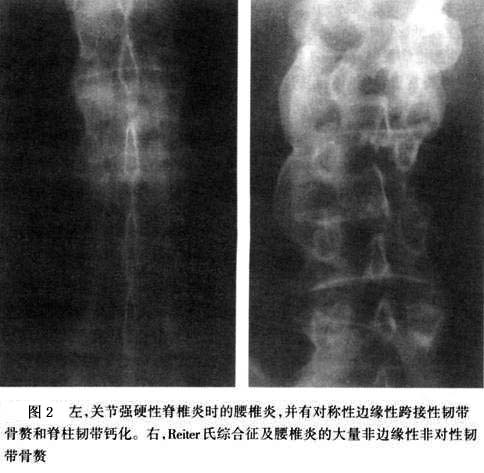 远端指关节病及残毁性关节炎病人,可能发生典型“笔与杯”畸形。骨端溶骨症(acro-osteolysis)、椎旁骨化(paravertebral ossification)和囊周钙化(pericapsular calcification)等亦有报道。 诊断银屑病关节炎,须有典型皮肤与指/趾甲改变,并有一种类型的关节病变。皮肤银屑病须与脂溢性皮炎、真菌感染、剥脱性皮炎、湿疹、脓溢性角皮病和掌跖疱疹病等鉴别。银屑病的关节炎常被误作侵蚀性骨关节炎、痛风、类风湿性关节炎、幼年性少关节炎、关节强硬性脊椎炎及Reiter氏综合征。少数银屑病关节炎可能具有Reiter氏综合征的临床与放射线征。 本病又称牛皮癣关节炎。类风湿因子和抗核抗体试验常为阴性。银屑病关节炎(psoriatic arthritis,PsA)是某些银屑病患者伴发的一种慢性、炎症性关节炎;病变累及皮肤、关节、指(趾)甲及眼等组织。它具有类风湿关节炎和血清阴性脊柱关节病两者的特点。其临床特征有银屑病皮损,并有不同程度的侵蚀性多关节炎,多累及远端指间关节,关节症状往往随皮肤症状加重而加重。早在1818年,Alibert医生就报道本病,并指出了银屑病和关节炎之间的相互关系。银屑病与中医文献中记载的“白疕”“疕风”相类似。
远端指关节病及残毁性关节炎病人,可能发生典型“笔与杯”畸形。骨端溶骨症(acro-osteolysis)、椎旁骨化(paravertebral ossification)和囊周钙化(pericapsular calcification)等亦有报道。 诊断银屑病关节炎,须有典型皮肤与指/趾甲改变,并有一种类型的关节病变。皮肤银屑病须与脂溢性皮炎、真菌感染、剥脱性皮炎、湿疹、脓溢性角皮病和掌跖疱疹病等鉴别。银屑病的关节炎常被误作侵蚀性骨关节炎、痛风、类风湿性关节炎、幼年性少关节炎、关节强硬性脊椎炎及Reiter氏综合征。少数银屑病关节炎可能具有Reiter氏综合征的临床与放射线征。 本病又称牛皮癣关节炎。类风湿因子和抗核抗体试验常为阴性。银屑病关节炎(psoriatic arthritis,PsA)是某些银屑病患者伴发的一种慢性、炎症性关节炎;病变累及皮肤、关节、指(趾)甲及眼等组织。它具有类风湿关节炎和血清阴性脊柱关节病两者的特点。其临床特征有银屑病皮损,并有不同程度的侵蚀性多关节炎,多累及远端指间关节,关节症状往往随皮肤症状加重而加重。早在1818年,Alibert医生就报道本病,并指出了银屑病和关节炎之间的相互关系。银屑病与中医文献中记载的“白疕”“疕风”相类似。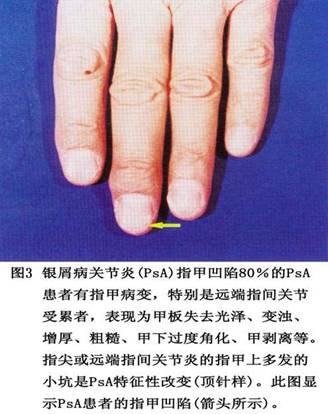
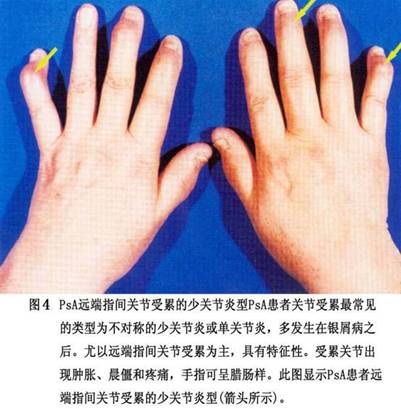
 ②致残性关节炎型:由于严重的指骨、掌骨或跖骨骨端溶骨变尖,并与远端邻近骨形成如同戴上笔套的铅笔状,或为蘑菇状,常伴有骶髂关节炎。严重病例可发生关节强直和溶骨。 ③对称性关节炎型:各方面都与类风湿关节炎相似,多数病人血清类风湿因子阴性,少数类风湿因子可呈阳性。有人认为后者属银屑病和类风湿关节炎两者并存。 ④少关节炎型:是银屑病关节炎中最常见的一种类型,占70%以上。为非对称性,通常累及个别近端和远端指间关节和掌跖关节。此型尚可出现由于指间关节炎和个别手指或足趾屈肌腱鞘积液而造成的“腊肠指”,因此认为非对称性少(单)关节受累,是银屑病关节炎的最常见特征性表现。 ⑤周围关节炎合并强直性脊柱炎型。除手、足小关节的典型改变之外,大关节如腕、膝、踝、肘和肩关节等发病也并不少见,这些大关节可单独受累而无肢端小关节炎。大关节受累常出现关节腔积液、疼痛、触痛或功能障碍。 (2)强直性脊柱炎:约占银屑病关节炎的40%,以累及脊柱为主,男性多见,男女之比约为6:1。HLA-B27基因型银屑病病人,多数可在病程中出现强直性脊柱炎或骶髂关节炎。也称银屑病性脊柱炎,但不一定出现临床症状。强直性脊柱炎可累及脊柱的任何部位,而以颈椎受累最为多见。也可不合并骶髂关节炎而直接累及脊柱的某一部位(图6)。部分病人还可合并虹膜炎。
②致残性关节炎型:由于严重的指骨、掌骨或跖骨骨端溶骨变尖,并与远端邻近骨形成如同戴上笔套的铅笔状,或为蘑菇状,常伴有骶髂关节炎。严重病例可发生关节强直和溶骨。 ③对称性关节炎型:各方面都与类风湿关节炎相似,多数病人血清类风湿因子阴性,少数类风湿因子可呈阳性。有人认为后者属银屑病和类风湿关节炎两者并存。 ④少关节炎型:是银屑病关节炎中最常见的一种类型,占70%以上。为非对称性,通常累及个别近端和远端指间关节和掌跖关节。此型尚可出现由于指间关节炎和个别手指或足趾屈肌腱鞘积液而造成的“腊肠指”,因此认为非对称性少(单)关节受累,是银屑病关节炎的最常见特征性表现。 ⑤周围关节炎合并强直性脊柱炎型。除手、足小关节的典型改变之外,大关节如腕、膝、踝、肘和肩关节等发病也并不少见,这些大关节可单独受累而无肢端小关节炎。大关节受累常出现关节腔积液、疼痛、触痛或功能障碍。 (2)强直性脊柱炎:约占银屑病关节炎的40%,以累及脊柱为主,男性多见,男女之比约为6:1。HLA-B27基因型银屑病病人,多数可在病程中出现强直性脊柱炎或骶髂关节炎。也称银屑病性脊柱炎,但不一定出现临床症状。强直性脊柱炎可累及脊柱的任何部位,而以颈椎受累最为多见。也可不合并骶髂关节炎而直接累及脊柱的某一部位(图6)。部分病人还可合并虹膜炎。 2.皮肤损害 临床也分寻常型、脓疱型和红皮病型。 (1)寻常型:寻常型大多急性起病,为临床上最常见的皮损。初起一般为炎性红色丘疹,从粟粒到绿豆大,以后逐渐扩大或融合成片状,边界清楚,周围有炎性红晕,基底浸润明显,表面覆盖着多层银白色干燥鳞屑,轻轻刮除表面鳞屑,可露出一层淡红色发亮的半透明薄膜,这就是表皮棘细胞层,称之为薄膜现象。再刮除薄膜,即达到真皮乳头层的顶部,此处毛细血管若被刮破,可出现小出血点,称之为点状出血现象(Auspitz现象)。白色鳞屑、发亮薄膜和点状出血,是本型的特点。在病情发展进程中,皮损可表现为多种形态,如皮损为粟粒至绿豆大小的丘疹,呈点状分布于全身者,称点状银屑病;皮损不断扩展而中心消退形成环状,呈地图状者,称地图状银屑病;皮损分布呈带状或蜿蜒如蛇者,称带状银屑病;皮损数目较多,分布较广,甚至波及全身者,称泛发性银屑病;皮损发生于头皮、眼眉和耳部,并具有脂溢性皮炎特征者,称脂溢性皮炎样银屑病;皮损有糜烂和渗出,呈湿润性湿疹状,干燥后形成深褐色鳞屑结痂,并重叠堆积如蛎壳者,称蛎壳状银屑病;皮损有发展,为苔藓样改变,类似于扁平苔藓者,称扁平苔藓样银屑病;皮损反复发作,经多次治疗后,皮损表现为肥厚性暗红色鳞屑,少而薄,并互相融合成片,像慢性湿疹者,称慢性肥厚性银屑病;皮损表面形成扁平疣者,称疣状银屑病。 皮损可发生于全身任何部位,但以头皮和四肢伸侧最多见,少数病人也可见于腋窝和腹股沟皱褶部,但在掌跖和黏膜处很少发生。皮损呈对称性分布。也有的病人皮损仅限于某个部位,因而其临床特征也可不同。(图7,8,9,10,11、12,13,14)。
2.皮肤损害 临床也分寻常型、脓疱型和红皮病型。 (1)寻常型:寻常型大多急性起病,为临床上最常见的皮损。初起一般为炎性红色丘疹,从粟粒到绿豆大,以后逐渐扩大或融合成片状,边界清楚,周围有炎性红晕,基底浸润明显,表面覆盖着多层银白色干燥鳞屑,轻轻刮除表面鳞屑,可露出一层淡红色发亮的半透明薄膜,这就是表皮棘细胞层,称之为薄膜现象。再刮除薄膜,即达到真皮乳头层的顶部,此处毛细血管若被刮破,可出现小出血点,称之为点状出血现象(Auspitz现象)。白色鳞屑、发亮薄膜和点状出血,是本型的特点。在病情发展进程中,皮损可表现为多种形态,如皮损为粟粒至绿豆大小的丘疹,呈点状分布于全身者,称点状银屑病;皮损不断扩展而中心消退形成环状,呈地图状者,称地图状银屑病;皮损分布呈带状或蜿蜒如蛇者,称带状银屑病;皮损数目较多,分布较广,甚至波及全身者,称泛发性银屑病;皮损发生于头皮、眼眉和耳部,并具有脂溢性皮炎特征者,称脂溢性皮炎样银屑病;皮损有糜烂和渗出,呈湿润性湿疹状,干燥后形成深褐色鳞屑结痂,并重叠堆积如蛎壳者,称蛎壳状银屑病;皮损有发展,为苔藓样改变,类似于扁平苔藓者,称扁平苔藓样银屑病;皮损反复发作,经多次治疗后,皮损表现为肥厚性暗红色鳞屑,少而薄,并互相融合成片,像慢性湿疹者,称慢性肥厚性银屑病;皮损表面形成扁平疣者,称疣状银屑病。 皮损可发生于全身任何部位,但以头皮和四肢伸侧最多见,少数病人也可见于腋窝和腹股沟皱褶部,但在掌跖和黏膜处很少发生。皮损呈对称性分布。也有的病人皮损仅限于某个部位,因而其临床特征也可不同。(图7,8,9,10,11、12,13,14)。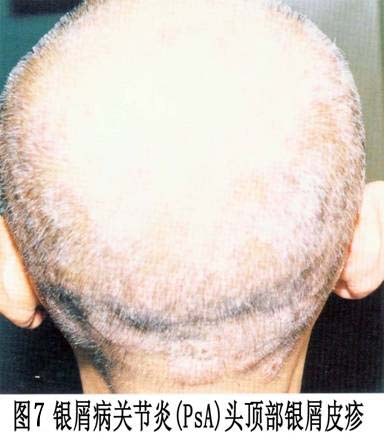
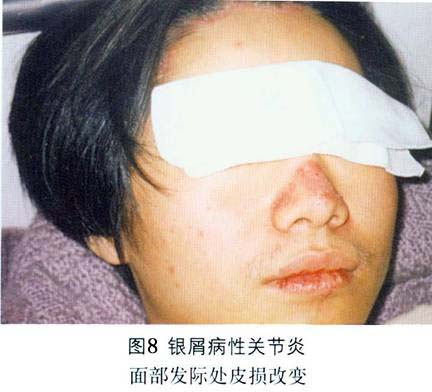
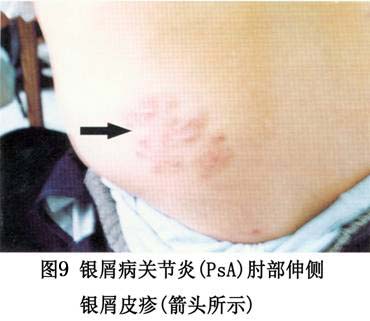
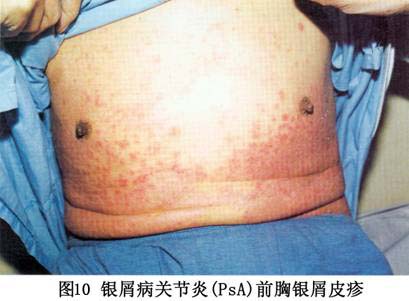
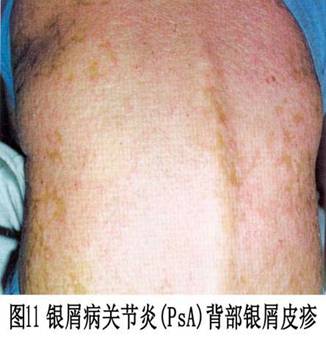
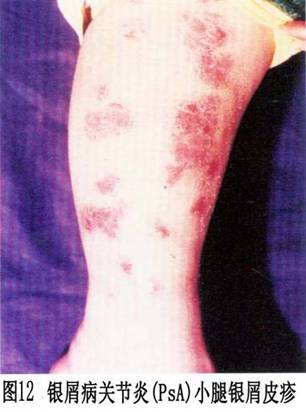
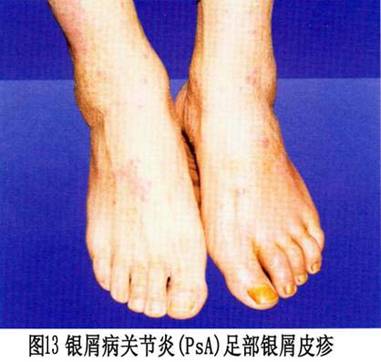
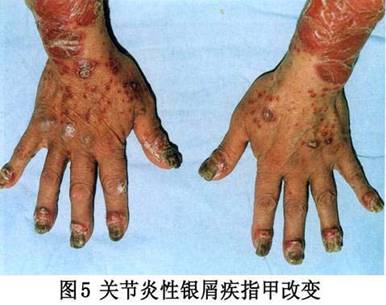
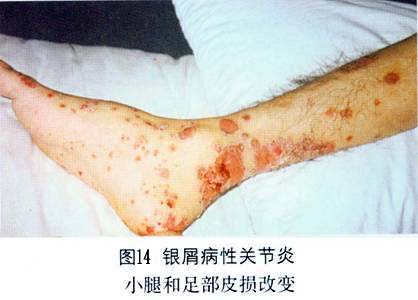 约半数病人可出现指(趾)甲改变,常见甲板上有点状陷凹,不平,失去光泽。有时可出现横沟、纵嵴、浑浊、肥厚、表面粗糙的白甲。甲床改变为破裂出血,有红斑片状和角状突起。甲下改变有角化过度、黄绿色碎片及指甲剥离等。 病程漫长,可持续数十年,甚至可迁延终身,易复发。大部分病人春夏季症状轻,而于冬季症状加重或复发,称为冬季型银屑病。另有少数病人则相反,夏季加重,冬季减轻或消失,称为夏季型银屑病。病程一般分三期:①进行期:新皮损不断出现,旧皮损不断扩大,鳞屑厚积,炎症明显,周围有炎性红晕,瘙痒较著。在此期间,病人皮肤敏感性增强,如外伤、摩擦、注射和针刺正常皮肤后,常可在该处发生皮损,这种现象称为“同型反应”(Kohner现象)。②静止期:病情稳定于静止阶段,基本上无新皮损出现,但旧皮损也不消退。③消退期:炎性浸润逐渐消退,鳞屑减少,皮疹缩小变平,周围出现浅色红晕,最后可残留色素减退白斑,而达到临床痊愈。但也可出现色素沉着。消退部位一般先从躯干和上肢开始,头部和下肢往往较顽固,常迁延不退。 (2)脓疱型、此型临床上少见,又可分为泛发性和掌跖脓疱型两个亚型。 ①泛发性脓疱型起病急,可在数周内遍及全身,伴有高热、关节及肌肉疼痛、全身不适等症状,白细胞增多。在银屑病的基础上,可出现密集、粟粒大小的浅表无菌脓肿,表面覆盖有不典型鳞屑。皮疹以四肢屈侧及皱褶部多见,常因摩擦而出现糜烂、渗出、结痂和脓痂。口腔颊部黏膜亦可出现成簇的小脓疱。指(趾)甲可萎缩、碎裂或松解,有的甲板肥厚、浑浊,甲板下有堆积成层的鳞屑,甲床也可出现小脓疱。病情缓解后可出现寻常性皮损。病程可达数月或更久,容易复发。 ②掌跖脓疱型皮损仅限于手足部,多发生于掌跖,损害为对称性红斑。红斑上有许多粟粒大小的脓疱,疱壁不易破裂,经一两周后可自行干涸,结褐色痂。痂脱落后可出现小片鳞屑,剥除鳞屑可出现小出血点。以后又可在鳞屑下出现成群的新脓疱,以致在同一红斑上出现脓疱和结痂。皮损疼痛和瘙痒。本型亦可伴有低热、头痛、食欲减退及全身不适等症状,指(趾)甲变形、浑浊、肥厚和出现不规则嵴状隆起。严重者的甲下可有脓液积聚。身体其他部位可同时见到银屑病皮损。 ③红皮病型:是本病较少见的一种严重皮损,多见于成人,极少累及儿童。本型可因用刺激性强的药物或长期大量使用糖皮质激素突然停药而引起,也可由寻常型或脓疱型皮损演变而来,临床表现为剥脱性皮炎。初起时原有皮损部位潮红,迅速扩大,以后则全身皮肤呈弥漫性红色或暗红色,炎性浸润明显,表面有大量麸皮样鳞屑,并不断脱落。发生于手足者,常有整片的角质剥脱。指(趾)甲浑浊、肥厚、变形或者剥脱。口腔咽部黏膜均充血发红,并伴有畏寒、发热、头痛等全身症状。全身淋巴结可肿大。病情较顽固,常数月或数年不愈,即使治愈,也常复发。 3.其他表现银屑病性关节炎出现的其他表现包括 不同程度的发热,偶见浅表淋巴结肿大,有时可发生肌肉失用性消耗和特发性消耗,伸侧肌腱积液,胃肠道淀粉样变病,主动脉瓣关闭不全,肌病,舍格伦综合征和眼部炎症性改变。本病还可与其他血清阴性的多关节炎相重叠。据报道,本病可与其他血清反应阴性的多关节炎疾病构成下列重叠综合征:①银屑病性关节炎-白塞病;②银屑病性关节炎-瑞特综合征;③银屑病性关节炎-克罗恩病;④银屑病性关节炎一溃疡性结肠炎。
约半数病人可出现指(趾)甲改变,常见甲板上有点状陷凹,不平,失去光泽。有时可出现横沟、纵嵴、浑浊、肥厚、表面粗糙的白甲。甲床改变为破裂出血,有红斑片状和角状突起。甲下改变有角化过度、黄绿色碎片及指甲剥离等。 病程漫长,可持续数十年,甚至可迁延终身,易复发。大部分病人春夏季症状轻,而于冬季症状加重或复发,称为冬季型银屑病。另有少数病人则相反,夏季加重,冬季减轻或消失,称为夏季型银屑病。病程一般分三期:①进行期:新皮损不断出现,旧皮损不断扩大,鳞屑厚积,炎症明显,周围有炎性红晕,瘙痒较著。在此期间,病人皮肤敏感性增强,如外伤、摩擦、注射和针刺正常皮肤后,常可在该处发生皮损,这种现象称为“同型反应”(Kohner现象)。②静止期:病情稳定于静止阶段,基本上无新皮损出现,但旧皮损也不消退。③消退期:炎性浸润逐渐消退,鳞屑减少,皮疹缩小变平,周围出现浅色红晕,最后可残留色素减退白斑,而达到临床痊愈。但也可出现色素沉着。消退部位一般先从躯干和上肢开始,头部和下肢往往较顽固,常迁延不退。 (2)脓疱型、此型临床上少见,又可分为泛发性和掌跖脓疱型两个亚型。 ①泛发性脓疱型起病急,可在数周内遍及全身,伴有高热、关节及肌肉疼痛、全身不适等症状,白细胞增多。在银屑病的基础上,可出现密集、粟粒大小的浅表无菌脓肿,表面覆盖有不典型鳞屑。皮疹以四肢屈侧及皱褶部多见,常因摩擦而出现糜烂、渗出、结痂和脓痂。口腔颊部黏膜亦可出现成簇的小脓疱。指(趾)甲可萎缩、碎裂或松解,有的甲板肥厚、浑浊,甲板下有堆积成层的鳞屑,甲床也可出现小脓疱。病情缓解后可出现寻常性皮损。病程可达数月或更久,容易复发。 ②掌跖脓疱型皮损仅限于手足部,多发生于掌跖,损害为对称性红斑。红斑上有许多粟粒大小的脓疱,疱壁不易破裂,经一两周后可自行干涸,结褐色痂。痂脱落后可出现小片鳞屑,剥除鳞屑可出现小出血点。以后又可在鳞屑下出现成群的新脓疱,以致在同一红斑上出现脓疱和结痂。皮损疼痛和瘙痒。本型亦可伴有低热、头痛、食欲减退及全身不适等症状,指(趾)甲变形、浑浊、肥厚和出现不规则嵴状隆起。严重者的甲下可有脓液积聚。身体其他部位可同时见到银屑病皮损。 ③红皮病型:是本病较少见的一种严重皮损,多见于成人,极少累及儿童。本型可因用刺激性强的药物或长期大量使用糖皮质激素突然停药而引起,也可由寻常型或脓疱型皮损演变而来,临床表现为剥脱性皮炎。初起时原有皮损部位潮红,迅速扩大,以后则全身皮肤呈弥漫性红色或暗红色,炎性浸润明显,表面有大量麸皮样鳞屑,并不断脱落。发生于手足者,常有整片的角质剥脱。指(趾)甲浑浊、肥厚、变形或者剥脱。口腔咽部黏膜均充血发红,并伴有畏寒、发热、头痛等全身症状。全身淋巴结可肿大。病情较顽固,常数月或数年不愈,即使治愈,也常复发。 3.其他表现银屑病性关节炎出现的其他表现包括 不同程度的发热,偶见浅表淋巴结肿大,有时可发生肌肉失用性消耗和特发性消耗,伸侧肌腱积液,胃肠道淀粉样变病,主动脉瓣关闭不全,肌病,舍格伦综合征和眼部炎症性改变。本病还可与其他血清阴性的多关节炎相重叠。据报道,本病可与其他血清反应阴性的多关节炎疾病构成下列重叠综合征:①银屑病性关节炎-白塞病;②银屑病性关节炎-瑞特综合征;③银屑病性关节炎-克罗恩病;④银屑病性关节炎一溃疡性结肠炎。