概述
子宫内膜异位症是(rectal endometriosis)指具有生长活力的子宫内膜组织在子宫腔以外部位的异常生长。身体的任何部位均有可能发生,但绝大数病变局限于盆腔,子宫内膜组织离开子宫,侵犯直肠所致的病理状态,即为直肠子宫内膜异位症,该症生长缓慢,容易蔓延。
病因
子宫内膜异位症是一种良性病变,但具有远处转移和种植的能力。因此,多年来不少学者对此症的病因学进行了大量研究,并提出了以下学说: 1.经输卵管移行学说 早在1921年Sampson首先提出经输卵管移行的设想,他认为在月经期间脱落的子宫内膜碎屑可随经血倒流入输卵管,然后由伞端溢出,移植于盆腔腹膜、卵巢等组织的表面,继续生长,最后发展成为子宫内膜异位症。后确有人在月经期间进行腹腔镜检查、剖腹手术时,观察到盆腔内有经血,并在其中找到子宫内膜细胞,亦有人做病理检查证实。但经血倒流的理论有其局限性,仅能说明盆腔子宫内膜异位症的发病机制,而无法解释子宫内膜异位到腹膜后淋巴组织及盆腔以外的胃肠、...[详细]
发病机制
1.分布 子宫内膜异位症分布范围甚广,常见部位是盆腔腹膜及盆腔脏器,如卵巢、子宫浆膜、输卵管、子宫骶骨韧带、圆韧带、子宫直肠陷凹、直肠、膀胱的表面,也可发生在脐、阑尾、腹股沟、剖腹术切口瘢痕、乙状结肠、小肠、肝脏、胰腺、盆腔淋巴结、肾脏、输尿管、子宫颈、阴道、外阴、支气管、肺脏、胸腔、纵隔、乳腺、中枢神经系统、周围神经、四肢、骨等处(图1,2)。目前仅脾脏中尚未发现有子宫内膜异位症发生,这可能与脾脏比其他腹部脏器更具有免疫学功能优势相关。 子宫直肠陷凹是盆腔最低位,也是子宫内膜异位症的好发部位,因而结直肠子宫内膜异位症并不少见。50%的重度子宫内膜异位症有不同程度的肠...[详细]
临床表现
1.症状 结直肠子宫内膜异位症具有子宫内膜异位症的常见症状和肠道症状。 (1)月经异常:约80%病人有月经异常,主要表现为痛经、经量过多或月经不规则。 ①痛经:呈继发性,即在初潮若干年后出现痛经,逐年加重,可放射至阴道、会阴、肛门或腿部,经前一天最严重,经期过后疼痛完全消失。疼痛主要是由于异位子宫内膜在经期前水肿、经期出血、刺激或牵拉周围组织所至。 ②经量过多或月经不规则与卵巢间质受到子宫内膜的侵犯破坏、卵巢周围重度粘连不能排卵、卵巢激素分泌失调等有关。 (2)性交痛:经前较为明显,多位于阴道深部。病人因此拒绝性生活、性冷淡,受孕机会减少。这...[详细]
并发症
目前没有相关内容描述。
实验室检查
血清学检查时。 1.血清CA125检测 子宫内膜异位症病人血清CA125升高,中重度病人的阳性率近100%。治疗过程中观察血清CA125的变化可以:①指导治疗药物剂量及疗程长短;②评价治疗效果;③及早发现有无复发。血清CA125还可用来鉴别子宫内膜异位症和卵巢癌,卵巢癌血清CAl25升高程度比子宫内膜异位症的更明显。 2.血清胎盘蛋白14 胎盘蛋白14是由子宫内膜分泌的子宫内膜组织的抗体,其血清浓度有月经周期样变化。子宫内膜异位症病人的胎盘蛋白14浓度增高。有研究表明病变组织能向腹腔分泌胎盘蛋白14和CAl25,深度浸润性病灶则能向血液中分泌这些物质。 虽然病...[详细]
其他辅助检查
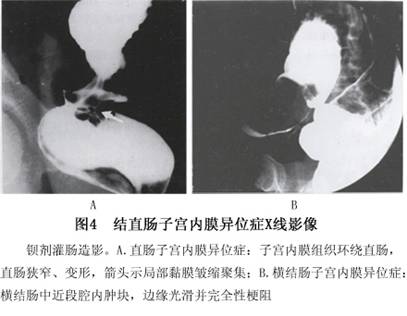
1.直肠阴道双合诊 可触及子宫直肠陷凹处和子宫骶骨韧带处肿块和直肠壁与子宫直肠陷凹粘连。 2.直肠指诊 可发现肠壁周围组织明显变厚,直肠狭窄。 3.直肠乙状结肠镜检查 结直肠子宫内膜异位症病人可有不同程度的狭窄,黏膜光滑完整但有皱缩和充血。与肿瘤不易鉴别时应取组织做病理检查。 4.钡剂灌肠检查 在月经中期及月经第2天各作1次钡灌肠检查观察肠道狭窄部位病变变化,有助于诊断。钡剂灌肠时可发现:①直肠和(或)结肠有较长的充盈缺损、狭窄,狭窄部边缘清晰且黏膜完整(图3,4);②肠道仅有轻度炎症表现,狭窄部固定,有触痛,稍不规则,但不像肿瘤那样僵硬或破溃。...[详细]
诊断
子宫内膜异位症是常见病、多发病。凡遇到不育、痛经的病人均应想到该病。下列症状和体征应高度怀疑结直肠子宫内膜异位症:①伴有痛经、性交痛的肠道症状,如进行性便秘、下腹痛;②出现周期性便血,不完全性肠梗阻;③肠道肿块位于黏膜外或月经期后肿块缩小;④术中意外发现邻近盆腔的肠道肿块。⑤妇科检查拟诊为盆腔子宫内膜异位症者出现肠道症状。 确诊需行直肠乙状结肠镜检查和活体组织病理学检查等。
预后
目前没有相关内容描述。

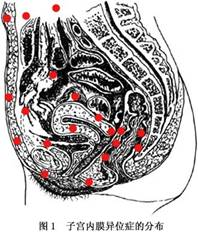
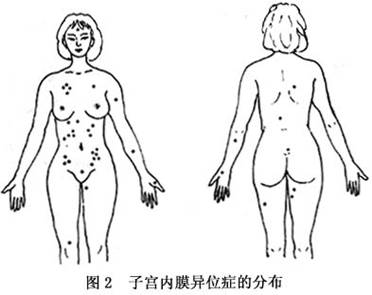 子宫直肠陷凹是盆腔最低位,也是子宫内膜异位症的好发部位,因而结直肠子宫内膜异位症并不少见。50%的重度子宫内膜异位症有不同程度的肠道受侵。Mayo医学中心资料表明,2686例子宫内膜异位症中,肠道子宫内膜异位症有497例(18.5%),其中病变部位在乙状结肠、直肠及其交界处有360例,在直肠阴道隔处有67例,分别占肠道病变的72.4%和13.5%。Texas大学医学中心资料也表明,肠道子宫内膜异位症占整个子宫内膜异位症的5.4%,直肠、子宫直肠陷凹处子宫内膜异位症占肠道的70%。在另1组163例肠道子宫内膜异位症分布研究 中,乙状结肠65例(40%)、乙状结肠直肠交界处33例(20%)、阑尾32例(20%)、回盲部20例(12%)、直肠17例(10%)、横结肠1例(O.61%)。 2.病理学 (1)大体形态:子宫内膜异位症病变往往表现为紫蓝色的浅表斑点,呈“火药灼伤”样。单个病灶直径多不大于0.5cm,周围常有纤维组织增生,如增生明显伴出血可形成子宫内膜瘤。随着病变发展,月经周期中异位的子宫内膜随卵巢激素水平下降而出血。反复脱落出血后,病灶内积血增多,纤维组织增厚,最后形成硬结或结直肠子宫内膜异位症初期,在子宫直肠陷凹表面、子宫骶骨韧带处可见紫蓝色的浅表斑点或灰红色皱缩瘢痕。以后直肠与子宫粘连,子宫直肠陷凹变浅甚至消失,子宫骶骨韧带处可有多个硬结。病变向阴道直肠隔发展可压迫直肠。结直肠上病灶主要位于浆膜表面和肌层,黏膜很少受累,但病变严重时,肿块、炎症反应引起的纤维组织增生和瘢痕性挛缩可导致肠道梗阻。另外,异位的子宫内膜可侵入肠壁形成包块,引起肠道出血或梗阻。 病变中,卵巢可呈“巧克力囊肿”或“柏油样囊肿”,与周围组织紧密粘连。严重病人可以像慢性盆腔炎那样形成子宫内膜异位症的“冰冻骨盆”。 绝经后,除非有内源性或外源性持续的雌激素来源,否则病变逐渐退化。妊娠或激素治疗时异位内膜可呈蜕膜样变,病灶变得水肿,稍呈胶冻样,类似恶性病变。发现时应做活检明确诊断。 有时病灶表现为不典型变化,出现:①腹膜白色不透明区,可不增厚;②腹膜红色火焰样损害,常凸出腹膜表面;③腹膜表面腺体赘生物;④圆形的腹膜缺陷;⑤卵巢下粘连,卵巢下面和卵巢窝腹膜间有无色素沉着病损。这些情况常见于腹腔镜检查时,它们经活检证实为子宫内膜异位症的诊断率为45%~81%。 (2)组织学形态:镜下检查子宫内膜异位症的组织切片中可见到:①子宫内膜腺体、间质;②出血证据,即见到红细胞、吞噬大量含铁血黄素的巨噬细胞和含铁血黄素。病变周围常有大量炎性细胞、疾病水肿改变及纤维结缔组织。 镜检所见常与病灶所在部位、发病时间、受卵巢激素影响有关。异位内膜同样受卵巢激素影响,但无周期性改变。 3.恶变 异位子宫内膜和正常子宫内膜的结构和功能基本相同,两者发生恶变的可能性理应一致,但异位内膜很少发生恶变。 4.分期 子宫内膜异位症和某些妇科肿瘤相似,有向盆腔、腹腔内外扩散种植行为。为确定病变范围,有必要进行统一的分期法,以便据此制定合理的治疗方案,科学地进行疗效对比。 美国生育协会(AFS)根据剖腹术或腹腔镜所见制定了一个评分分期法,1985年重新修订。修订后的分期即RAFS分期已被国际广泛采用。 1989年Markham等对不包括子宫、输卵管、卵巢及周围腹膜的盆腔外子宫内膜异位症,提出了一个分类分期标准。 (1)盆腔外子宫内膜异位症的分类: I 类子宫内膜异位症侵犯肠道 U 类子宫内膜异位症侵犯尿道 L 类子宫内膜异位症侵犯肺脏、胸腔 O 类子宫内膜异位症侵犯腹腔外其他部位 (2)盆腔外子宫内膜异位症的分期: I 期无脏器缺损。 1 外源性:脏器表面(浆膜、胸膜) a病变<1cm&nb1~4cm &n
子宫直肠陷凹是盆腔最低位,也是子宫内膜异位症的好发部位,因而结直肠子宫内膜异位症并不少见。50%的重度子宫内膜异位症有不同程度的肠道受侵。Mayo医学中心资料表明,2686例子宫内膜异位症中,肠道子宫内膜异位症有497例(18.5%),其中病变部位在乙状结肠、直肠及其交界处有360例,在直肠阴道隔处有67例,分别占肠道病变的72.4%和13.5%。Texas大学医学中心资料也表明,肠道子宫内膜异位症占整个子宫内膜异位症的5.4%,直肠、子宫直肠陷凹处子宫内膜异位症占肠道的70%。在另1组163例肠道子宫内膜异位症分布研究 中,乙状结肠65例(40%)、乙状结肠直肠交界处33例(20%)、阑尾32例(20%)、回盲部20例(12%)、直肠17例(10%)、横结肠1例(O.61%)。 2.病理学 (1)大体形态:子宫内膜异位症病变往往表现为紫蓝色的浅表斑点,呈“火药灼伤”样。单个病灶直径多不大于0.5cm,周围常有纤维组织增生,如增生明显伴出血可形成子宫内膜瘤。随着病变发展,月经周期中异位的子宫内膜随卵巢激素水平下降而出血。反复脱落出血后,病灶内积血增多,纤维组织增厚,最后形成硬结或结直肠子宫内膜异位症初期,在子宫直肠陷凹表面、子宫骶骨韧带处可见紫蓝色的浅表斑点或灰红色皱缩瘢痕。以后直肠与子宫粘连,子宫直肠陷凹变浅甚至消失,子宫骶骨韧带处可有多个硬结。病变向阴道直肠隔发展可压迫直肠。结直肠上病灶主要位于浆膜表面和肌层,黏膜很少受累,但病变严重时,肿块、炎症反应引起的纤维组织增生和瘢痕性挛缩可导致肠道梗阻。另外,异位的子宫内膜可侵入肠壁形成包块,引起肠道出血或梗阻。 病变中,卵巢可呈“巧克力囊肿”或“柏油样囊肿”,与周围组织紧密粘连。严重病人可以像慢性盆腔炎那样形成子宫内膜异位症的“冰冻骨盆”。 绝经后,除非有内源性或外源性持续的雌激素来源,否则病变逐渐退化。妊娠或激素治疗时异位内膜可呈蜕膜样变,病灶变得水肿,稍呈胶冻样,类似恶性病变。发现时应做活检明确诊断。 有时病灶表现为不典型变化,出现:①腹膜白色不透明区,可不增厚;②腹膜红色火焰样损害,常凸出腹膜表面;③腹膜表面腺体赘生物;④圆形的腹膜缺陷;⑤卵巢下粘连,卵巢下面和卵巢窝腹膜间有无色素沉着病损。这些情况常见于腹腔镜检查时,它们经活检证实为子宫内膜异位症的诊断率为45%~81%。 (2)组织学形态:镜下检查子宫内膜异位症的组织切片中可见到:①子宫内膜腺体、间质;②出血证据,即见到红细胞、吞噬大量含铁血黄素的巨噬细胞和含铁血黄素。病变周围常有大量炎性细胞、疾病水肿改变及纤维结缔组织。 镜检所见常与病灶所在部位、发病时间、受卵巢激素影响有关。异位内膜同样受卵巢激素影响,但无周期性改变。 3.恶变 异位子宫内膜和正常子宫内膜的结构和功能基本相同,两者发生恶变的可能性理应一致,但异位内膜很少发生恶变。 4.分期 子宫内膜异位症和某些妇科肿瘤相似,有向盆腔、腹腔内外扩散种植行为。为确定病变范围,有必要进行统一的分期法,以便据此制定合理的治疗方案,科学地进行疗效对比。 美国生育协会(AFS)根据剖腹术或腹腔镜所见制定了一个评分分期法,1985年重新修订。修订后的分期即RAFS分期已被国际广泛采用。 1989年Markham等对不包括子宫、输卵管、卵巢及周围腹膜的盆腔外子宫内膜异位症,提出了一个分类分期标准。 (1)盆腔外子宫内膜异位症的分类: I 类子宫内膜异位症侵犯肠道 U 类子宫内膜异位症侵犯尿道 L 类子宫内膜异位症侵犯肺脏、胸腔 O 类子宫内膜异位症侵犯腹腔外其他部位 (2)盆腔外子宫内膜异位症的分期: I 期无脏器缺损。 1 外源性:脏器表面(浆膜、胸膜) a病变<1cm&nb1~4cm &n
 5.B超检查 在子宫内膜异位症的诊断中,B超检查仅限于探测卵巢的增高腺肌瘤,对种植病灶检查的敏感性很低(约为11%)。 6.腹腔镜检查 腹腔镜问世使子宫内膜异位症的早期诊断和正确诊断出现了一个飞跃。临床上无典型子宫内膜异位症病史、症状、体征的早期病人,主要是通过腹腔镜检查作出诊断和分期。镜下诊断正确率与操作者对该病的认识程度有关,一般在95%左右。有约5%的子宫内膜异位症被漏诊,50%病人的病灶范围被低估。 子宫内膜异位症病灶在腹腔镜下形态多种多样,色泽不一,可呈墨蓝、黄、白、红、无色透明等多种颜色,应取活检证实。卵巢子宫内膜异位囊肿在镜下可见囊壁厚,呈蓝白色或隐约的咖啡色,与周围组织粘连,表面可见蓝点或咖啡样色斑块,穿刺可获棕色稠液。 6.MRI检查 MRI检测子宫内膜异位症附件包块的水平较高,其敏感性、特异性、预见性分别为90%、98%、96%。诊断盆腔散在病变的准确性高于B超,但灵敏度仍很低。该检查作用是:①术前观察盆腔粘连程度;②一旦诊断成功,以后可用于监测治疗效果。 7.细针穿刺吸引细胞学检查 对子宫直肠陷凹或直肠阴道隔肿块可经阴道作细针穿刺吸引,抽吸物做细胞学检查。如见到成团的子宫内膜细胞、陈旧的红细胞、含铁血黄素等有助于诊断。
5.B超检查 在子宫内膜异位症的诊断中,B超检查仅限于探测卵巢的增高腺肌瘤,对种植病灶检查的敏感性很低(约为11%)。 6.腹腔镜检查 腹腔镜问世使子宫内膜异位症的早期诊断和正确诊断出现了一个飞跃。临床上无典型子宫内膜异位症病史、症状、体征的早期病人,主要是通过腹腔镜检查作出诊断和分期。镜下诊断正确率与操作者对该病的认识程度有关,一般在95%左右。有约5%的子宫内膜异位症被漏诊,50%病人的病灶范围被低估。 子宫内膜异位症病灶在腹腔镜下形态多种多样,色泽不一,可呈墨蓝、黄、白、红、无色透明等多种颜色,应取活检证实。卵巢子宫内膜异位囊肿在镜下可见囊壁厚,呈蓝白色或隐约的咖啡色,与周围组织粘连,表面可见蓝点或咖啡样色斑块,穿刺可获棕色稠液。 6.MRI检查 MRI检测子宫内膜异位症附件包块的水平较高,其敏感性、特异性、预见性分别为90%、98%、96%。诊断盆腔散在病变的准确性高于B超,但灵敏度仍很低。该检查作用是:①术前观察盆腔粘连程度;②一旦诊断成功,以后可用于监测治疗效果。 7.细针穿刺吸引细胞学检查 对子宫直肠陷凹或直肠阴道隔肿块可经阴道作细针穿刺吸引,抽吸物做细胞学检查。如见到成团的子宫内膜细胞、陈旧的红细胞、含铁血黄素等有助于诊断。