概述
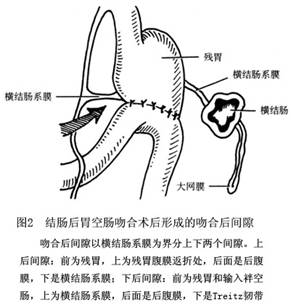
胃大部切除后残胃与空肠吻合,在吻合口后方遗留的间隙称为吻合口后间隙(图1,2,3)。其边缘缺少弹性,类似一个疝环,若肠袢凸入吻合口后间隙,难以自然回复,就形成胃切除术后内疝(postgastrectomic internal hernia)。胃切除术后并发内疝临床较少发生,多见于BillrothⅡ式胃大部切除、胃空肠吻合术后,可发生于手术后早期或后期。疝入部位以结肠后胃空肠吻合术后形成的下后间隙最多见。...[详细]
病因
1.术后解剖异常 胃切除术后内疝多发生于BillrothⅡ式手术后,其胃空肠吻合形成的异常解剖关系,是发生内疝的潜在基础。 (1)异常后间隙的形成:后间隙的存在只是发生内疝的病理基础,是否发生内疝尚与从多因素有关。 ①术后时间:早期后间隙粘连尚未形成,发生内疝的机会较多,随着术后时间的延长,后间隙逐渐粘连闭塞,发生内疝的几率将大大减少。 ②后间隙大小:吻合后间隙的大小与胃组织切除范围、输入襻空肠长短、胃空肠吻合的方式(近端空肠对小弯还是对大弯)、横结肠系膜开口的位置以及固定于残胃上位置的高低有关。 A.胃切除范围:胃组织切除范围越少,残胃越大,...[详细]
发病机制
1.病理生理 胃空肠吻合术不仅制造了异常解剖间隙和裂隙,重要的是在解剖上使消化道重建。综合文献尚未有Billroth Ⅰ式手术后并发内疝的病例报道,这与该术式接近正常解剖、生理状态不无关系。Billroth Ⅰ式手术,在横结肠以上进行,术后病理生理改变小,术后虽然吻合口后亦留有裂隙,但由于胃十二指肠吻合后存有一定张力、横结肠系膜的隔阻、后间隙小且较快粘连封闭等因素,对避免内疝发生具有积极意义。 胃大部切除术后内疝几乎均发生于BillrothⅡ式手术,该术式除遗有较大的后间隙之外,其解剖关系紊乱引致的消化道生理紊乱是重要原因。 (1)肠蠕动方向改变:残胃缩至左上腹,胃空...[详细]
临床表现
胃大部切除术后内疝多发生于手术后的早期,最短者为术后2天,约半数发生于手术后1个月内,1/4于手术后第2~12个月之内发生,余数发生在手术1年后。 1.急性肠梗阻表现 主要症状为急性高位完全性小肠梗阻。多数发病急剧,临床过程凶险。如果诊断和治疗不及时,病死率可高达40%。胃大部切除术后内疝一旦发生,往往有大量的小肠继续疝入后间隙内。因多为近端空肠疝入,病人腹胀多不明显,呕吐却较频繁。但输入袢内疝和输出袢内疝的临床症状和体征各有异同。 (1)输入襻内疝:多表现为上腹部持续性疼痛,呕吐量较少,而且呕吐物不含有胆汁。腹胀不明显,上腹部偏左常可触及压痛性包块。肠鸣音多不亢进,...[详细]
并发症
1.十二指肠残端破裂 内疝发生在手术后近期内,因十二指肠残端尚未愈合牢固,而输入襻内疝引起的输入袢梗阻,可致十二指肠腔内胆汁、胰液积聚,发生潴留性扩张、内压增高而破裂。 2.急性胰腺炎 少数病人可因内疝导致急性胰腺炎。其原因为: (1)输入袢内疝引起输入袢梗阻,继而十二指肠腔内胆汁、胰液积聚,内压升高,致十二指肠液反流入胰管,诱发急性胰腺炎。 (2)输出襻内疝也可压迫输入襻空肠引起输入襻梗阻,继而诱发急性胰腺炎。病人的血、尿淀粉酶明显升高。
实验室检查
1.血象检查 (1)白细胞计数及分类:一般均升高。炎症范围越广泛,感染越严重者,白细胞计数升高越明显。 (2)血红蛋白和红细胞比容:机体严重脱水,血液浓缩,血红蛋白和红细胞比容轻度升高。 2.血清电解质(K、Na、Cl-) 可反映水、电解质与酸碱平衡的情况。 3.血气分析 pH下降,SB下降,BE负值,PCO2呈代偿下降,考虑发生代谢性酸中毒的可能。 4.血清淀粉酶 超过500U提示急性胰腺炎。因血清淀粉酶在发病后2~12h内升高,48~72h后恢复正常,此时可测定2h尿淀粉酶总量,每小时尿淀粉酶超过300U时,诊断的正确率较高...[详细]
其他辅助检查
1.X线腹部平片 左上腹有膨胀的肠襻,小网膜内有液平,残胃受压变形及出现其他机械性梗阻征象。 2.X线胃肠造影 经胃管注入碘剂,可显示输出襻梗阻,斜位片见输出袢位于输入襻的后面。
诊断
本病发生率较低,早期症状不典型,诊断困难。对怀疑为术后早期并发内疝者,应详细了解下列情况:包括并对其临床特点进行分析。当BiumthⅡ式胃大部切除、手术后病人有下列情况时应考虑本病。 1.病史 有胃大部切除病史者应注意:手术方式、胃组织切除范围、输入襻空肠长短、胃空肠吻合的方法(结肠前或结肠后,近端空肠对小弯或对大弯)、横结肠系膜开口的位置以及固定于残胃上位置等。 2.临床表现 对有胃大部切除胃空肠吻合(BillrothⅡ手术)病史者,有下列表现高度怀疑本病。 (1)突然发病,病情进展迅速,短期内出现绞窄性肠梗阻,弥漫性腹膜炎和中毒性休克。 ...[详细]
治疗
由于肠蠕动和重力的关系,本病一旦发生往往愈疝愈烈,迅速发生肠管绞窄、坏死,出现弥漫性腹膜炎和中毒性休克。要降低病死率,防止因切除大量坏死肠管造成的短肠综合征和营养不良状况,早期诊断和剖腹探查是治疗关键。 1.术前准备 本病患者近期内经过手术,加上内疝引起的肠梗阻,一般情况多较差,术前应注意改善全身情况。迅速补充血容量,纠正代谢性酸中毒,应用广谱抗生素抗感染以及治疗中毒性休克。 2.手术要点 (1)肠襻复位:对疝入肠襻扩张较剧、复位困难者,可先行肠腔减压后再整复。肠襻复位时应将疝肠襻向疝入的相反方向推回,切忌用力牵拉。 (2)切除坏死肠襻、胃肠重...[详细]
预后
本病若不能及诊治,可因疝入肠襻绞窄坏死并发腹腔严重感染和中毒性休克,病死率可高达40%~50%。Markowitz报道胃切除术后内疝92例,非手术疗法者全部死亡。但若及时手术,预后一般较好。


 (2)输出襻内疝:即空肠输出襻疝入吻合口后裂隙(图5),可从右向左疝入,也可从左向右疝入。开始多为吻合口附近的输出襻空肠先疝入,继之其余小肠疝入,甚至一些游动度较大的盲肠、升结肠亦可一并疝入。临床输出襻内疝的发病率较输入襻内疝高,其之比约为3∶1。
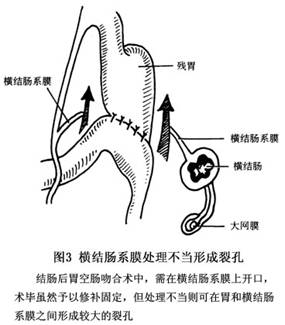
(2)输出襻内疝:即空肠输出襻疝入吻合口后裂隙(图5),可从右向左疝入,也可从左向右疝入。开始多为吻合口附近的输出襻空肠先疝入,继之其余小肠疝入,甚至一些游动度较大的盲肠、升结肠亦可一并疝入。临床输出襻内疝的发病率较输入襻内疝高,其之比约为3∶1。 (3)横结肠系膜裂孔疝:结肠后胃空肠吻合术后,因修补的小肠固定不牢或缝合针距过宽,或结肠系膜裂孔未予修补形成疝孔,使空肠输入和输出襻均疝入其中(图6)。此型较输入袢内疝和输出襻内疝少见。
(3)横结肠系膜裂孔疝:结肠后胃空肠吻合术后,因修补的小肠固定不牢或缝合针距过宽,或结肠系膜裂孔未予修补形成疝孔,使空肠输入和输出襻均疝入其中(图6)。此型较输入袢内疝和输出襻内疝少见。