概述
胃急性扩张(acute dilatation of stomach)是指胃和十二指肠内由于大量气体、液体或食物潴留而引起胃和十二指肠上段的高度扩张。Rokitansky于1842年首先描述了1例胃急性扩张病人的尸检结果,Fagge于1873阐述了胃急性扩张的临床特征及其治疗,从此开始了人们对这种疾病的深入研究。 胃急性扩张时内容物在胃及十二指肠内潴留而不能被吸收,故常发生反复呕吐,造成失水和电解质丢失,出现酸碱失衡以及血容量缩减和周围循环衰竭。胃壁因过度伸张、变薄或因炎性水肿而增厚,或因血运障碍胃壁坏死、穿孔,引起腹膜炎和导致休克。十二指肠横部受肠系膜上动脉的压迫,可能发生压迫性溃疡...[详细]
病因
急性胃扩张的发病机制尚不十分清楚,其发病原因可能与下列因素有关: 1.神经肌肉功能障碍 由于严重创伤、感染、麻醉、情绪紧张、手术等均可强烈刺激神经系统(包括体神经和内脏神经),使其发生功能紊乱,尤其是交感神经和迷走神经功能紊乱,引起胃壁的反射性抑制,使胃壁肌肉张力降低,进而形成扩张。 2.暴饮暴食 短时间内摄入过量食物,尤其富有产气和纤维素的食物,如红薯、萝卜等,使胃的肌肉受到过度的牵伸而超过其限度,胃壁发生反射性麻痹而发生扩张。 麻醉时气管导管误插入胃内加压给氧和癔病性吞气症引起的急性胃扩张亦属此种原因。 3.急性机械性胃十二指肠梗阻 胃和十二指...[详细]
发病机制
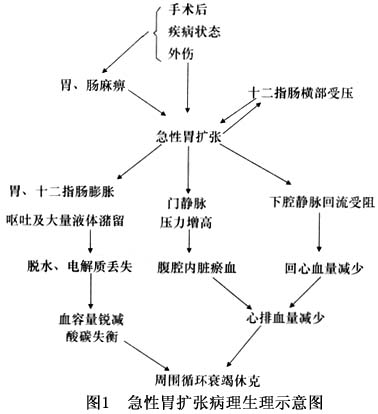
胃扩张后势必将小肠推向下方,使肠系膜上动脉和肠系膜拉紧,压迫十二指肠横部,使胃、十二指肠内容淤滞;胃液,胆汁及胰液的潴留又刺激胃及十二指肠黏膜分泌增加,进一步使胃扩张加重;加重了的胃扩张进一步推挤小肠及牵拉肠系膜,刺激内脏神经,加重胃、十二指肠麻痹。如此往复不已,形成恶性循环。 1.病理生理 在急性胃扩张时,由于胃窦部受到机械性刺激,胃泌素分泌增多,进而促进了胃酸的分泌。当十二指肠横部受到肠系膜上动脉及肠系膜的压迫后,胆汁及胰液不能下行,也反流到胃中,使胃明显扩张。在本病的早期病人可有频繁的呕吐,但当胃壁完全麻痹并随着内容的剧增而变成菲薄之后,病人反而不能呕吐以减轻胃内张力,使胃继...[详细]
临床表现
为上腹部饱胀,上腹或脐周疼痛,多为持续性胀痛或隐痛,随后出现呕吐,初时量少而频繁,以后呕吐量逐渐增多。呕吐物开始为食物和胃液,后转为带胆汁的黄绿色或暗褐色、咖啡色液体。呕吐量虽大,但腹痛并不减轻。发病早期可有排便,但后期大多排便停止。 腹部检查多能发现上腹部膨隆,胃型少见,上腹部有轻度压痛,常有振水音。若胃内以积气为主,上腹及左下胸部叩诊鼓音;若胃中充满液体或食物,则叩诊呈浊音或实音。若胃窦极度扩张,可出现“巨胃窦征”:即脐右偏上出现局限性包块,外观隆起,触之光滑而有弹性,有轻度压痛,其右下边界较清,这是胃急性扩张的特有体征。
并发症
胃的极度扩张,使水、电解质、酸碱平衡紊乱,可并发低钾、低氯、低钠血症和低氯低钾性碱中毒;有效循环血容量的锐减和门脉系统压力的增高,可致血流动力学异常,出现低血容量性休克、急性肾功能衰竭、心功能障碍,以致循环呼吸功能衰竭。此为胃扩张病人致死的主要原因。
实验室检查
1.血常规 血红蛋白、红细胞均增高,白细胞总数常不高,但胃穿孔后白细胞可明显增多并有核左移。 2.血清电解质 血钾、钠、氯降低,血钾有时可低达3mmol/L,钠可低达96mmol/L,氯可低达66.6mmol/L或更低。 3.血气分析 可发现严重碱中毒表现,二氧化碳结合力可高达49.39mmol/L(110Vol%)。 4.血生化 非蛋白氮升高。 5.尿常规 尿比重增高,可出现蛋白和管型等。
其他辅助检查
1.X线检查 (1)立位腹部平片:可见左上腹部密度增高,胃腔明显扩张积液,胃内有1~2个宽大的液气平面,液平面的宽度多超过腹部横径的一半。液平面多分为2层,上层为稀薄液体,下层为未消化的密度较高的固体食物。 (2)卧位腹部平片:可见一巨大的明显充气扩张的胃腔,由上腹部至盆腔,占据腹部的大部分,其余大、小肠亦可见有少许积气,但无扩张(图2)。 (3)稀钡造影:显示钡剂进入扩张的胃腔内。如为梗阻性胃扩张,胃壁有蠕动波形成的切迹,如为麻痹性胃扩张则胃壁较光滑。 2.B超检查 胃扩张的声像特点为:空腹检查胃腔明显扩张;胃腔内见大量液体及散在点状高回声颗粒;...[详细]
诊断
根据有暴饮暴食或创伤、手术等病史,突然或逐渐出现上腹或全腹胀痛,腹部膨隆,频繁无力的呕吐,呕吐物为食物或棕褐色酸臭性液体,呕吐后腹胀不缓解而病情逐渐加重,迅速发生脱水和休克现象。如考虑到急性胃扩张,诊断并无困难。不典型或小儿急性胃扩张常被误诊为其他急腹症。
治疗
胃急性扩张患者病情危重,发展快,应根据病因和具体情况予及时处理。 1.非手术治疗 胃急性扩张患者如未并发胃壁坏死或穿孔,均应首先采用非手术疗法。 (1)禁食:在治疗期间应禁食,腹胀显著减轻、肠蠕动恢复后方可开始给予流质饮食。 (2)胃肠减压:经胃管吸出胃内积液后,可先用温生理盐水洗胃,但量要少,以免造成胃穿孔;然后持续胃肠减压,引流量应作详细的记录。当吸出量逐渐减少并变清时,可在饮水后夹住胃管2h,如无不适及饱胀感,可考虑拔除胃管,但一般应至少应保留36h。 (3)改变体位:改变卧位姿势,以解除对十二指肠横部的压迫,促进胃内容物的引流。 (4...[详细]
预后
胃急性扩张是内科急症,若治疗不及时,病死率可高达60%。在腹部大手术后,采用胃肠减压以防止其发生是防治的要点。正因为近代外科术前准备和术后处理的进步,在腹部大手术后普遍采用胃肠减压、术后变换体位和水电解质酸碱平衡紊乱的预防措施,术后胃急性扩张的发生率和病死率已大大降低。单纯性胃急性扩张若能及时诊断与治疗,大部分预后良好;伴有休克、胃穿孔等严重并发症者,预后较差。
预防
1.加强饮食卫生宣传,防止暴饮暴食,避免过量进食后立即进行强体力劳动,尤其农忙季节更应注意。 2.在创伤、手术、麻醉等应激状况下发现上腹胀满,频繁呕吐时,应早置胃管进行有效的胃肠减压并注意纠正水、电解质和酸碱平衡紊乱。 3.腹部手术中,应爱护组织和器官,尽量减少对脏器的翻弄,减少刺激,以便术后尽快恢复其功能。 4.病人应尽早进行床上和床下活动,变更体位,避免肠系膜上动脉对十二指肠的压迫,尤其有肠系膜上动脉压迫综合征或先天性畸形者。

 2.病理形态 由于胃壁的扩张,黏膜而变得平滑,皱襞消失,表面有广泛出血、糜烂或溃疡。胃壁可呈部分坏死。变为暗黑灰色,以胃底较为常见。胃内有大量气体和黑棕色液体或存有大量所摄入之未消化的食物,液体量可达3000~8000ml,甚至更多。
2.病理形态 由于胃壁的扩张,黏膜而变得平滑,皱襞消失,表面有广泛出血、糜烂或溃疡。胃壁可呈部分坏死。变为暗黑灰色,以胃底较为常见。胃内有大量气体和黑棕色液体或存有大量所摄入之未消化的食物,液体量可达3000~8000ml,甚至更多。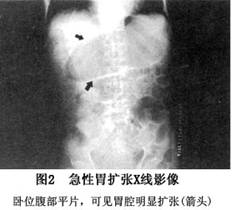 (3)稀钡造影:显示钡剂进入扩张的胃腔内。如为梗阻性胃扩张,胃壁有蠕动波形成的切迹,如为麻痹性胃扩张则胃壁较光滑。 2.B超检查 胃扩张的声像特点为:空腹检查胃腔明显扩张;胃腔内见大量液体及散在点状高回声颗粒;胃壁变薄、蠕动消失(图3)。
(3)稀钡造影:显示钡剂进入扩张的胃腔内。如为梗阻性胃扩张,胃壁有蠕动波形成的切迹,如为麻痹性胃扩张则胃壁较光滑。 2.B超检查 胃扩张的声像特点为:空腹检查胃腔明显扩张;胃腔内见大量液体及散在点状高回声颗粒;胃壁变薄、蠕动消失(图3)。