概述
睫状体黑色素瘤(ciliary melanoma)指由恶性黑色素瘤细胞组成的睫状体区黑色素性肿物。其组织发生于睫状体基质内的黑色素细胞。
病因
病因不清,可能与家族、种族及内分泌因素等有关。
发病机制
肿瘤属于黑色素细胞生物学行为的异常改变引起的,原发于睫状体黑色素细胞。
临床表现
肿瘤较小时一般无任何症状,常规眼部检查也难以发现。瘤体增大时,可有眼前黑影遮挡。瘤体挤压晶状体,可引起屈光状态的变化,严重者可致晶状体脱位或混浊,视力明显下降。肿瘤侵犯虹膜角膜角可以出现继发青光眼,有眼红、眼痛症状。 睫状体黑色素瘤相应区域的巩膜充血,血管扩张,部分可见粗大迂曲的血管。累及虹膜角膜角和虹膜时,可见黑色肿物。肿瘤推挤虹膜,肿瘤所在区域虹膜膨隆,前房变浅。肿瘤推挤晶状体,可致晶状体移位,或局限性混浊,甚至完全混浊。散大瞳孔后,裂隙灯显微镜检查可直接观察到虹膜后的肿物,多为大小不一、表面光滑的黑色肿物。肿瘤侵犯睫状上皮,可致低眼压。侵犯虹膜角膜角小梁网可继发青光眼。肿瘤发...[详细]
并发症
低眼压症及继发性青光眼都可见到,亦可出现前房积血、晶状体混浊、玻璃体混浊和积血以及渗出性视网膜脱离等。
实验室检查
无特殊的实验室检查手段。
其他辅助检查
除了常规的检查方法之外,超声生物显微镜对睫状体及虹膜肿瘤的早期诊断有重要价值。UBM是一种利用超高频率(50~100MHz)超声对眼前段组织结构进行类似显微镜检查的新的影像学检查方法,其特点是成像清晰、分辨率高,可以清晰地显示角膜、前房、晶状体、房角、睫状体等组织结构,尤其突出的是可以清晰地显示后房结构,弥补了以往在活体组织上无法详尽检查后房情况的不足。对眼前段肿瘤的诊断有其独到之处,可以测量病变的厚度,确定肿瘤的范围,并可以观察病变大小的变化,为随诊提供一种定量的方法。在睫状体肿瘤早期,常规检查方法未能显示之前,UBM即可清晰地显示。对眼前段肿瘤的鉴别诊断亦有重要价值,是区别虹膜肿瘤,还是累...[详细]
诊断
睫状体黑色素瘤早期由于部位隐蔽,瘤体较小,一般无临床症状,不易早期发现,常被漏诊、误诊。裂隙灯显微镜检查发现部分区域虹膜膨隆、前房变浅或晶状体移位、不明原因的晶状体混浊等征象时应警惕本病(图4)。

治疗
睫状体肿瘤由于其独特的解剖位置,临床检查及确定诊断较为困难。临床上确定肿瘤的部位、判断肿物的可能组织来源、病理类型和必要的鉴别诊断对决定肿瘤的治疗方案、手术方法、预后评估具有重要价值。以往认为原发于睫状体的肿瘤多为恶性黑色素瘤和黑色素细胞瘤,多呈棕黑色或棕褐色。有人总结52例睫状体肿瘤的组织标本,病理检查证实57.7%为良性病变,43.3%为恶性肿瘤。其中睫状体神经上皮来源及神经源性肿瘤的发生率达38.5%,占第1位。睫状体恶性黑色素瘤为26.9%,占第2位。睫状体黑色素细胞瘤为17.3%,居第3位。因此对于睫状体肿瘤不宜轻易采取眼球摘除术。 1.局部切除术 多采用局部板层巩膜睫...[详细]
预后
单纯睫状体黑色素瘤预后比脉络膜黑色素瘤好。但脉络膜黑色素瘤累及睫状体者预后差,因为此种情况时肿瘤多较大,上皮样细胞成分较多,恶性程度高。 局部板层巩膜睫状体切除联合玻璃体视网膜手术治疗睫状体肿瘤不仅可以保存眼球,更重要的是保留有用视力。该术式是治疗睫状体肿瘤的安全有效方法。但对于恶性黑色素瘤的远期效果、适应证范围等仍有待进一步观察。 一般认为切除2~5个钟点的睫状体肿瘤,手术是安全的,肿瘤过大者并发症亦增加。
预防
目前没有相关内容描述。

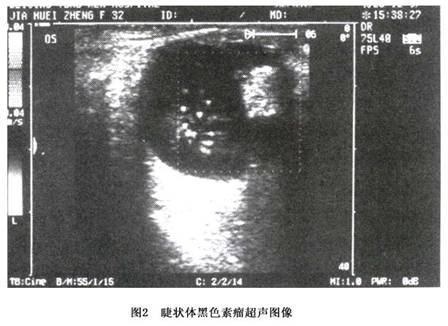
 结合彩色超声多普勒及B超检查(图2)以及巩膜透照试验,MRI检查有利于本病的诊断。MRI显示T1加权为高信号,T2加权为低信号(图3)。
结合彩色超声多普勒及B超检查(图2)以及巩膜透照试验,MRI检查有利于本病的诊断。MRI显示T1加权为高信号,T2加权为低信号(图3)。