概述
原发于身体其他部位的肿瘤,主要是恶性肿瘤,通过各种途径转移至骨骼并在骨内继续生长,形成子肿瘤。原发肿瘤诊断明确并经治疗后转移至骨骼,一般较易发现。但原发肿瘤部位和症状隐匿,以转移性骨肿瘤作为主要就诊主诉时,诊断上往往容易混淆,甚至将转移性的骨肿瘤当做骨原发的肿瘤进行诊断和治疗。骨是肿瘤最常见的三个转移部位之一,因此转移性骨肿瘤在癌症患者中有一定的发病率。骨转移几乎可发生在所有的癌症患者中,特别常见于乳腺、前列腺、肺、肾和甲状腺癌,约占80%~90%。有统计,约3/4的癌症患者死亡时存在骨转移。有时骨转移先被发现,但并不是所有的骨转移肿瘤病例都能找到原发肿瘤。 骨转移性恶性肿瘤是指原...[详细]
病因
转移性骨肿瘤的产生主要通过淋巴或血液2条途径,全身各处任何器官的恶性肿瘤都可以通过血液循环或淋巴系统,转移至骨骼。
发病机制
骨外恶性肿瘤转移至骨的主要途径为血液循环系统,少数经淋巴系统,如,乳腺癌可沿腋窝淋巴管浸润至肱骨近端。原发肿瘤转移至骨,主要是经过血液循环系统,极少经过淋巴系统转移。 1.转移过程 一般来说转移过程可分为5个阶段: (1)肿瘤细胞从原发肿瘤脱落。 (2)肿瘤细胞对周围毛细血管的浸润。 (3)肿瘤细胞进入血液循环,肿瘤细胞栓子的形成和滞留。 (4)肿瘤细胞穿出血管。 (5)肿瘤细胞在滞留骨上二的生长,并形成转移灶。 四肢骨的近心端的血运丰富,血流速度缓慢,瘤细胞易于在此处滞留并生长,形成转移灶。躯干系统易发生转移瘤,可能与脊...[详细]
临床表现
半数左右患者有原发恶性肿瘤的病史,具体视原发肿瘤不同而异。多数是在治疗期间或治疗后几个月乃至几年而发生骨转移,根据转移部位不同而出现不同的症状及体征。另一部分病人无原发灶的症状及体征,亦无这方面的病史,首发症状就为转移的症状,这类骨转移多来自肾、甲状腺和肝。不同的肿瘤有其常见的转移部位和X线表现。转移瘤的体征与症状与恶性肿瘤发生骨转移大体相似。转移于肢体骨骼的肿瘤主要以局部肿块最先发现,而躯干部的转移性骨肿瘤往往是疼痛为首发表现。 1.发病部位 根据刘子君等统计我国转移性肿瘤,最常见的转移部位按由高到低次序排列:骨盆、股骨、脊柱、肋骨、肱骨、肩胛骨、胫骨、颌骨、胸骨、锁骨及颅骨。...[详细]
并发症
转移瘤可并发原发性骨肉瘤,淋巴瘤,骨髓瘤。引起关节功能的障碍,肌肉无力或萎缩,病理骨折等。脊柱转移瘤压迫脊髓或神经根可出现截瘫或神经根性疼痛及感觉、运动障碍。
实验室检查
实验室检查是骨转移瘤必不可少的一种检查。临床上常作为对病情进展情况、治疗效果和预后判定的有用指标。 1.常规检查 这类患者除一般的常规检验可出现血红蛋白降低、血红细胞减少、血白细胞增高、血沉增快、血浆蛋白下降、A/G比值倒置等表现外,还应进行碱性磷酸酶(ALP)、酸性磷酸酶(ACP)、乳酸脱氢酶(LDH)、血钙、血磷等项检查。约1/10的乳腺癌、肺癌、肝癌和肾癌骨转移患者血钙升高,血磷降低。前列腺癌骨转移时酸性磷酸酶增高。在成骨性转移瘤时碱性磷酸酶可升高。 2.骨髓检查 有骨转移时,骨髓涂片可找到肿瘤细胞。 3.尿液检查 尿内儿茶酚胺增高。儿茶酚胺的代谢...[详细]
其他辅助检查
1.X线检查 包括X线平片、放大X线片摄影和断层摄影。X线检查仍是目前诊断骨转移瘤的重要检查方法,是多数医疗单位所能采用的。转移性骨肿瘤的X线表现多数为肿瘤发生的骨骼产生各种骨骼破坏性改变,病变多局限在骨骼内,边缘不清,有时与原发性骨肿瘤不易鉴别。 (1)X线检查特点:转移性骨肿瘤可单发或多发,单发性系发生于某一骨内的转移,局限于一处产生骨质破坏,使邻近骨皮质扩大膨胀,X线上可以为同一的骨质破坏,或者形成大小不等的囊性腔隙,也可以是广泛的骨质破坏。多发性系转移发生在多数骨内,也可以表现为两种形式,一种是广泛地散在于多数骨内,一种是连续侵犯相邻近的几个骨,如侵犯同侧的髂骨及股骨近端,...[详细]
诊断
转移性骨肿瘤的诊断假如是在原发肿瘤的诊断之后,则相对容易。但有些以骨肿瘤为首发症状的转移性骨肿瘤,在诊断上往往要依赖于各种实验室检查。根据儿童常见肿瘤的发病次序,选择性地进行必要的实验室检查,可以帮助做出正确的诊断。依赖临床表现和辅助检查诊断,病理检查有助于确诊。 1.诊断要点 (1)凡诊断恶性肿瘤者:应进行肿瘤微转移的监测 40~70岁,特别是有过恶性肿瘤史者,出现躯干或四肢近端某处不明原因的疼痛、肿胀或包块者,应高度怀疑有否转移。常用的方法有ECT、红外热像技术、免疫检测、放射免疫检测和PCR检测等。最好于术前就开始,如各项检查正常,可留作原始资料,供以后复查比较...[详细]
治疗
应视具体情况采用放疗、化疗、生物治疗、中医药治疗,必要时可采用手术治疗。转移性骨肿瘤的治疗在诊断明确之后,及时采用综合治疗的方法,原发性肿瘤病变的治疗是整个治疗中的主要环节。骨骼的病变可以采用手术清除、局部放疗和全身性化学治疗等方法。出现骨骼并发症如病理性骨折的病例,要及时治疗出现的并发症。骨转移的治疗是综合治疗。恶性肿瘤发生骨转移是早期病情或诊疗的延误与治疗失败之果,因此骨转移瘤的诊疗应扩展到:①对中老年人群的筛查监测与防治;②对恶性肿瘤患者的防治与监测;③对微转移病人监测及择时治疗;④对骨转移瘤患者的治疗。此处着重介绍骨转移瘤的治疗。 目前,对骨转移瘤的治疗,仍是以减少病人的痛苦...[详细]
预后
原发神经母细胞瘤的治疗可行手术切除,术后加用放射治疗和化学治疗。化疗药物如长春新碱和环磷酰胺。治愈率可达30%,但发生骨转移者预后不良,几乎不能治愈。转移癌都属于晚期,预后差,但积极治疗仍有一定的意义,不能放弃。肿瘤转移到关节属于晚期,预后很差,积极的治疗可以提高患者的生活质量,延长患者的生命。
预防
近年来的研究表明,转移是一个主动的过程,开始于原发肿瘤生长的早期,当原发肿瘤开始生长时,具有转移潜能瘤细胞已可能发生转移。只是在临床上无表现亦无早期发现的检查手段。因此,预防性治疗应开始于病之早期,特别是亲骨者,应千方百计地切断转移的环节。目前已研究发现,用可的松和肝素联合使用可抑制肿瘤血管的生成,而使原发瘤缩小,肿瘤转移率下降。丙亚胺75~200mg分3次服,5~14天为一疗程,对结肠癌转移有抑制作用;Nm-23基因产物在抑制转移表型中起重要作用。 1.人群预防 骨转移性肿瘤临床上比较多见,而且任何肿瘤均可发生骨转移,因此对有恶性肿瘤病史者更应警惕。如出现无明显诱因的躯干和四肢...[详细]

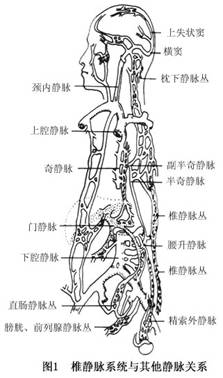
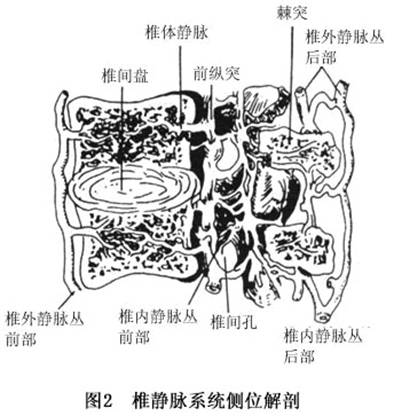 (2)肺静脉型:肺部肿瘤栓子进入肺静脉,经心脏、体循环至骨等组织器官,故肺、骨等器官可同时发病。 (3)门静脉系统型:胃肠道的肿瘤栓子经门静脉入肝(第一过滤站),再由下腔静脉入心、肺,经体循环至骨等部位,经该系统发生骨转移者很少。 (4)腔静脉型:肿瘤栓子经腔静脉回心,再经肺动脉到肺(第一过滤站),再经肺静脉、心脏、体循环到靶器官。 (5)选择性转移型:肿瘤栓子多经微小血管选择与原发肿瘤灶环境相近的部位停留而发病。 3.发病机制 肿瘤转移是一个十分复杂、既包括肿瘤因素也包括宿主因素的多步骤的连续过程,从恶性肿瘤细胞由原发肿瘤脱落,侵袭、破坏穿透邻近组织,进入循环系统,穿透基底膜,浸润周边组织,并在靶器官形成转移瘤。问题是瘤细胞是如何到靶器官,并形成转移瘤。Page(1889)提出“种子与土壤”假说;Ewing(1928)提出解剖定位假说,而这种假说只能解释部分肿瘤的转移,不能解释全部。尽管其具体细节及机制尚未清楚,但近年来的研究表明:致癌和转移是以遗传物质作基础,受基因调控,致使正常的表达发生改变。 肿瘤的骨骼转移中,静脉系统,特别是椎静脉系统起着主要的作用。儿童中最易产生肿瘤骨骼转移的是神经母细胞瘤、肺癌、甲状腺癌、乳腺癌。转移性骨肿瘤好发于躯干骨,其次是股骨和肱骨的近端,发生在股骨和肱骨远端的较少。转移性骨肿瘤的部位也同原发肿瘤生长的部位有关,如乳腺癌的骨转移通常发生在胸椎和肱骨近端,甲状腺癌则常见于颈椎和颅骨,当然有时转移性肿瘤的发生也与原发肿瘤的部位无关。转移瘤多是恶性肿瘤中的,原发性骨肉瘤,淋巴瘤,骨髓瘤,发生骨转移,侵犯关节。其发病机制还不很清楚。
(2)肺静脉型:肺部肿瘤栓子进入肺静脉,经心脏、体循环至骨等组织器官,故肺、骨等器官可同时发病。 (3)门静脉系统型:胃肠道的肿瘤栓子经门静脉入肝(第一过滤站),再由下腔静脉入心、肺,经体循环至骨等部位,经该系统发生骨转移者很少。 (4)腔静脉型:肿瘤栓子经腔静脉回心,再经肺动脉到肺(第一过滤站),再经肺静脉、心脏、体循环到靶器官。 (5)选择性转移型:肿瘤栓子多经微小血管选择与原发肿瘤灶环境相近的部位停留而发病。 3.发病机制 肿瘤转移是一个十分复杂、既包括肿瘤因素也包括宿主因素的多步骤的连续过程,从恶性肿瘤细胞由原发肿瘤脱落,侵袭、破坏穿透邻近组织,进入循环系统,穿透基底膜,浸润周边组织,并在靶器官形成转移瘤。问题是瘤细胞是如何到靶器官,并形成转移瘤。Page(1889)提出“种子与土壤”假说;Ewing(1928)提出解剖定位假说,而这种假说只能解释部分肿瘤的转移,不能解释全部。尽管其具体细节及机制尚未清楚,但近年来的研究表明:致癌和转移是以遗传物质作基础,受基因调控,致使正常的表达发生改变。 肿瘤的骨骼转移中,静脉系统,特别是椎静脉系统起着主要的作用。儿童中最易产生肿瘤骨骼转移的是神经母细胞瘤、肺癌、甲状腺癌、乳腺癌。转移性骨肿瘤好发于躯干骨,其次是股骨和肱骨的近端,发生在股骨和肱骨远端的较少。转移性骨肿瘤的部位也同原发肿瘤生长的部位有关,如乳腺癌的骨转移通常发生在胸椎和肱骨近端,甲状腺癌则常见于颈椎和颅骨,当然有时转移性肿瘤的发生也与原发肿瘤的部位无关。转移瘤多是恶性肿瘤中的,原发性骨肉瘤,淋巴瘤,骨髓瘤,发生骨转移,侵犯关节。其发病机制还不很清楚。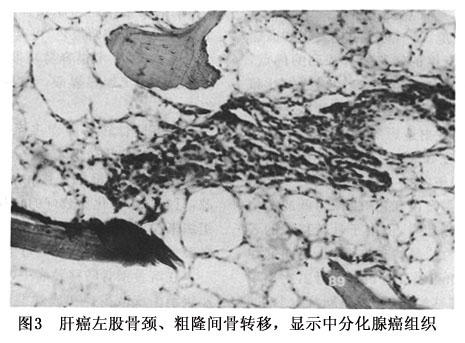 在溶骨型骨转移肿瘤中,骨质大块破坏,骨小梁消失或减少。在成骨型骨转移肿瘤中,骨质呈小灶性破坏,并有新骨形成。 活体组织检查对于骨骼的肿瘤性病变是明确诊断最直接的方法,应该尽早进行。单一的病灶,以直接挖取病灶组织为主要方法,多发性病灶则应该考虑从相对较易取得病变组织的部位着手。很多单发性的骨肿瘤病变,应该尽量地将活体组织检查手术操作同肿瘤组织的手术清除结合起来。有时,肿瘤部位很深或周围结构非常紧凑,如脊柱椎体的转移性肿瘤,也要充分考虑到活体组织检查操作本身的风险和操作后的并发症,采用其他的组织检查方法如穿刺活检也不失为一种较好的诊断方法。 5.肿瘤标记物检测 近年来,肿瘤标记物检测、肿瘤放射免疫显像和利用聚合酶链反应(PCR)在骨转移瘤中应用增多,对于诊断原发癌及肿瘤的微转移也有较大帮助。目前国内外常用的有:甲胎蛋白(AFP)对于诊断原发肝癌及骨转移有益,癌胚抗原(CEA)用于诊断结肠癌、小细胞肺癌、乳腺癌、胰腺癌、甲状腺髓样癌及其转移,CA19-9作为胰腺癌的标记物,如与CEA联合应用检测胰腺癌的阳性率可>90%;CA125为卵巢癌的相关抗原;前列腺特异性抗原(PSA)用于诊断前列腺癌,鉴别转移性腺癌的性质;CA72-4与CEA及CA19-9联合监测利于胃癌及骨转移的检出。
在溶骨型骨转移肿瘤中,骨质大块破坏,骨小梁消失或减少。在成骨型骨转移肿瘤中,骨质呈小灶性破坏,并有新骨形成。 活体组织检查对于骨骼的肿瘤性病变是明确诊断最直接的方法,应该尽早进行。单一的病灶,以直接挖取病灶组织为主要方法,多发性病灶则应该考虑从相对较易取得病变组织的部位着手。很多单发性的骨肿瘤病变,应该尽量地将活体组织检查手术操作同肿瘤组织的手术清除结合起来。有时,肿瘤部位很深或周围结构非常紧凑,如脊柱椎体的转移性肿瘤,也要充分考虑到活体组织检查操作本身的风险和操作后的并发症,采用其他的组织检查方法如穿刺活检也不失为一种较好的诊断方法。 5.肿瘤标记物检测 近年来,肿瘤标记物检测、肿瘤放射免疫显像和利用聚合酶链反应(PCR)在骨转移瘤中应用增多,对于诊断原发癌及肿瘤的微转移也有较大帮助。目前国内外常用的有:甲胎蛋白(AFP)对于诊断原发肝癌及骨转移有益,癌胚抗原(CEA)用于诊断结肠癌、小细胞肺癌、乳腺癌、胰腺癌、甲状腺髓样癌及其转移,CA19-9作为胰腺癌的标记物,如与CEA联合应用检测胰腺癌的阳性率可>90%;CA125为卵巢癌的相关抗原;前列腺特异性抗原(PSA)用于诊断前列腺癌,鉴别转移性腺癌的性质;CA72-4与CEA及CA19-9联合监测利于胃癌及骨转移的检出。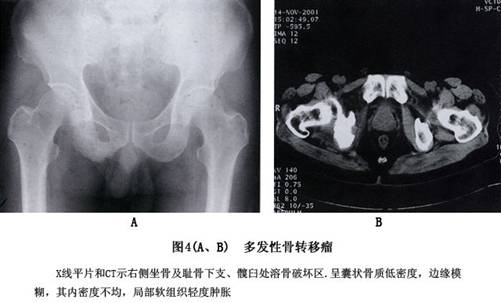

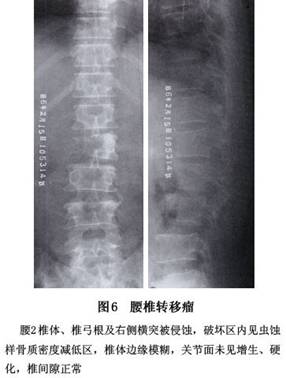

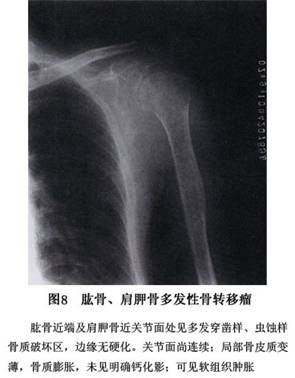
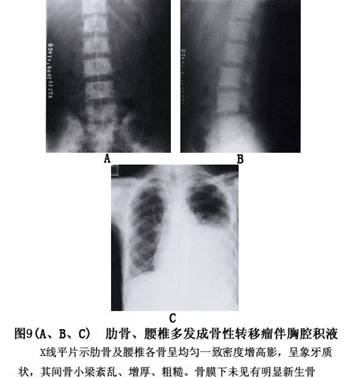
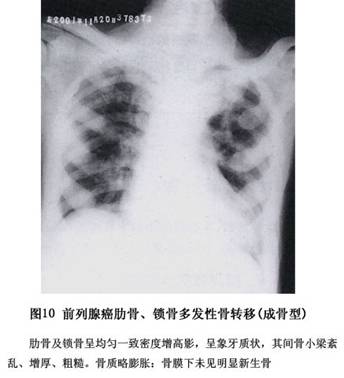
 (3)不同部位的转移性骨肿瘤:平片表现各异。 ①骨盆:骨盆转移瘤的病灶常早发于髂骨翼及髋臼附近,溶骨型的转移灶开始呈局限性骨质疏松,很快发展为虫蛀状、斑片状、穿凿状溶骨破坏乃至大片骨质缺损,病灶边界不明显,可累及耻骨,很少有骨膜反应,偶见肥皂泡状溶骨性破坏。成骨型则表现为斑点状或棉球状密度增高阴影。成骨性转移病灶一般在髋臼底部显示骨质增厚改变,向耻骨和髂骨蔓延,呈斑点状、块状密度增高阴影,亦可累及骶尾椎,边缘可有新骨形成。 ②脊柱:溶骨性转移病灶常可引起椎体不同程度的破坏,椎体常呈楔形或扁平改变,相邻的椎间隙一般保持完整。附件的转移病灶也常见到。成骨性转移病灶使椎体呈斑点状或块状密度增高或象牙质状改变。 脊柱转移瘤早期不易发现,溶骨型转移病灶早期常仅表现为一个或数个椎体的骨质疏松,可表现为连续或跳跃几个椎体,或普遍性的疏松,常在合并病理性骨折后被诊断。椎体压缩变扁或成楔状,可累及到附件,椎旁有阴影,椎间隙正常。成骨型转移灶的椎体呈斑点状密度增高影像,少数为象牙样改变。 ③颅骨:溶骨性转移病灶常呈多发性穿凿样或鼠咬状骨质破坏,亦可为局限性片状骨质破坏。在颅底可有鞍痛,鞍底甚至蝶骨骨质破坏。 颅骨转移瘤多为溶骨型,可表现为单个或分散的多个界限清楚的溶骨破坏区或大的界限不清的骨缺损,病灶常同时累及内外板可侵及皮下组织。 ④肋骨:多为溶骨性,对放射线敏感的转移性骨肿瘤在放射治疗后,常常可见骨质增生修复的成骨性反应。 ⑤股骨上端及肱骨上端的骨转移:以溶骨性骨破坏合并病理性骨折为多见。骨折可以在股骨颈、粗隆间或粗隆下。 2.核素扫描及γ闪烁显像 该检查对转移瘤的诊断价值较大,方便实用,可早期发现,准确定位,了解转移灶的数量等,为临床治疗的选择提供帮助。目前该检查已为骨转移瘤常用的检查之一。可以发现早期的转移癌,比X线发现早半年左右,因此是诊断转移癌必不可少的手段。诊断骨转移瘤是通过放射性摄取的增多(浓集)或少(稀疏)来实现的,凡出现多发浓集灶者提示骨转移可能性大,单发浓集灶也有相当多的病例为转移灶。其优点是灵敏度高、骨转移瘤的检出率可达90%以上,且早于X线约3~6个月发现病灶;缺点是病人接受辐射剂量大,特异性差。如对浓集灶进行X线检查,可降低假阳性率,提高诊断符合率。 3.CT 可对判断有否肿瘤并准确定位,及其与周围组织的关系提供帮助,对于肿瘤的性质应结合临床来判断。对骨痛处经X线及全身ECT检查的可疑病灶可行CT检查,必要时并用含碘造影剂,以使血管及病灶的密度增高,同时增加组织间、正常组织与病灶间的对比度,即所谓的“增强”,CT诊断的优点在于能很好地显示病变的横断面结构及其周围组织关系,能清楚地提供早期轻微骨结构破坏及软组织块的情况,为诊断、手术方案的制订、预后的评估、为查找原发病灶、CT指引下的定位穿刺活检提供帮助。对脊柱转移瘤,可以清楚地显示突入椎骨内瘤组织造成的硬膜囊及神经根的压迫情况,CT增强扫描可进一步了解转移瘤血供情况。 4.MRI MRI诊断骨转移瘤比X线、CT、ECT更敏感,其优点是:①可行三维成像,定位准确;②检查范围广,对于早期发现和准确诊断四肢、骨盆、脊椎的转移瘤有独到的优点,它能显示纵轴上的侵犯范围,髓腔内原发灶和转移灶,显示跳跃性转移灶等;③可直接显示受累血管情况,不需
(3)不同部位的转移性骨肿瘤:平片表现各异。 ①骨盆:骨盆转移瘤的病灶常早发于髂骨翼及髋臼附近,溶骨型的转移灶开始呈局限性骨质疏松,很快发展为虫蛀状、斑片状、穿凿状溶骨破坏乃至大片骨质缺损,病灶边界不明显,可累及耻骨,很少有骨膜反应,偶见肥皂泡状溶骨性破坏。成骨型则表现为斑点状或棉球状密度增高阴影。成骨性转移病灶一般在髋臼底部显示骨质增厚改变,向耻骨和髂骨蔓延,呈斑点状、块状密度增高阴影,亦可累及骶尾椎,边缘可有新骨形成。 ②脊柱:溶骨性转移病灶常可引起椎体不同程度的破坏,椎体常呈楔形或扁平改变,相邻的椎间隙一般保持完整。附件的转移病灶也常见到。成骨性转移病灶使椎体呈斑点状或块状密度增高或象牙质状改变。 脊柱转移瘤早期不易发现,溶骨型转移病灶早期常仅表现为一个或数个椎体的骨质疏松,可表现为连续或跳跃几个椎体,或普遍性的疏松,常在合并病理性骨折后被诊断。椎体压缩变扁或成楔状,可累及到附件,椎旁有阴影,椎间隙正常。成骨型转移灶的椎体呈斑点状密度增高影像,少数为象牙样改变。 ③颅骨:溶骨性转移病灶常呈多发性穿凿样或鼠咬状骨质破坏,亦可为局限性片状骨质破坏。在颅底可有鞍痛,鞍底甚至蝶骨骨质破坏。 颅骨转移瘤多为溶骨型,可表现为单个或分散的多个界限清楚的溶骨破坏区或大的界限不清的骨缺损,病灶常同时累及内外板可侵及皮下组织。 ④肋骨:多为溶骨性,对放射线敏感的转移性骨肿瘤在放射治疗后,常常可见骨质增生修复的成骨性反应。 ⑤股骨上端及肱骨上端的骨转移:以溶骨性骨破坏合并病理性骨折为多见。骨折可以在股骨颈、粗隆间或粗隆下。 2.核素扫描及γ闪烁显像 该检查对转移瘤的诊断价值较大,方便实用,可早期发现,准确定位,了解转移灶的数量等,为临床治疗的选择提供帮助。目前该检查已为骨转移瘤常用的检查之一。可以发现早期的转移癌,比X线发现早半年左右,因此是诊断转移癌必不可少的手段。诊断骨转移瘤是通过放射性摄取的增多(浓集)或少(稀疏)来实现的,凡出现多发浓集灶者提示骨转移可能性大,单发浓集灶也有相当多的病例为转移灶。其优点是灵敏度高、骨转移瘤的检出率可达90%以上,且早于X线约3~6个月发现病灶;缺点是病人接受辐射剂量大,特异性差。如对浓集灶进行X线检查,可降低假阳性率,提高诊断符合率。 3.CT 可对判断有否肿瘤并准确定位,及其与周围组织的关系提供帮助,对于肿瘤的性质应结合临床来判断。对骨痛处经X线及全身ECT检查的可疑病灶可行CT检查,必要时并用含碘造影剂,以使血管及病灶的密度增高,同时增加组织间、正常组织与病灶间的对比度,即所谓的“增强”,CT诊断的优点在于能很好地显示病变的横断面结构及其周围组织关系,能清楚地提供早期轻微骨结构破坏及软组织块的情况,为诊断、手术方案的制订、预后的评估、为查找原发病灶、CT指引下的定位穿刺活检提供帮助。对脊柱转移瘤,可以清楚地显示突入椎骨内瘤组织造成的硬膜囊及神经根的压迫情况,CT增强扫描可进一步了解转移瘤血供情况。 4.MRI MRI诊断骨转移瘤比X线、CT、ECT更敏感,其优点是:①可行三维成像,定位准确;②检查范围广,对于早期发现和准确诊断四肢、骨盆、脊椎的转移瘤有独到的优点,它能显示纵轴上的侵犯范围,髓腔内原发灶和转移灶,显示跳跃性转移灶等;③可直接显示受累血管情况,不需